- Факторы, вызывающие развитие кокцидиоза
- Источники заражения
- Описание препарата Стоп-кокцид
- Активные вещества
- Форма выпуска
- Существуют ли народные средства для лечения гранулематозного периодонтита?
- Ампролиум
- Клиническая картина заболевания
- Поражение кишечника
- Поражение печени
- Признаки при патологоанатомии
- Диагностика
- Вопрос-ответ:
- Что такое гипертоническая болезнь 2 аг 2 риск 2?
- Какие симптомы можно ощутить при гипертонической болезни 2 аг 2 риск 2?
- Какие факторы риска способствуют развитию гипертонической болезни 2 аг 2 риск 2?
- Как можно диагностировать гипертоническую болезнь 2 аг 2 риск 2?
- Что может привести к развитию гипертонической болезни 2 аг 2 риск 2?
- Как лечить гипертоническую болезнь 2 аг 2 риск 2?
- Можно ли предотвратить развитие гипертонической болезни 2 аг 2 риск 2?
- Какую роль играет диета при гипертонической болезни 2 аг 2 риск 2?
- Каковы последствия гипертонической болезни 2 аг 2 риск 2?
- Какие меры могут быть предприняты для снижения риска гипертонической болезни 2 аг 2 риск 2?
- Вопрос-ответ:
- Что такое бешенство?
- Как долго длится инкубационный период бешенства у человека?
- Какая группа людей подвержена наибольшему риску заражения бешенством?
- Какие симптомы бешенства у человека можно выделить?
- Каким методом выявляется бешенство у человека?
- Как проводится лечение бешенства у человека?
- Можно ли избежать заражения бешенством?
- Возможен ли полный выздоровление от бешенства?
- Лечение
- Препараты для лечения кокцидиоза
- Профилактика
- Реабилитация после заболевания вирусом Эпштейна-Барра
- Симптомы, связанные с болезнью Эпштейна-Барра
- Как проходит реабилитация после заболевания
- Признаки болезни
- Влияет ли вирус Эпштейн-Барра на аппетит и пищеварение у взрослых?
- Лечение гранулематозного периодонтита
- Что такое кокцидиоз у кроликов?
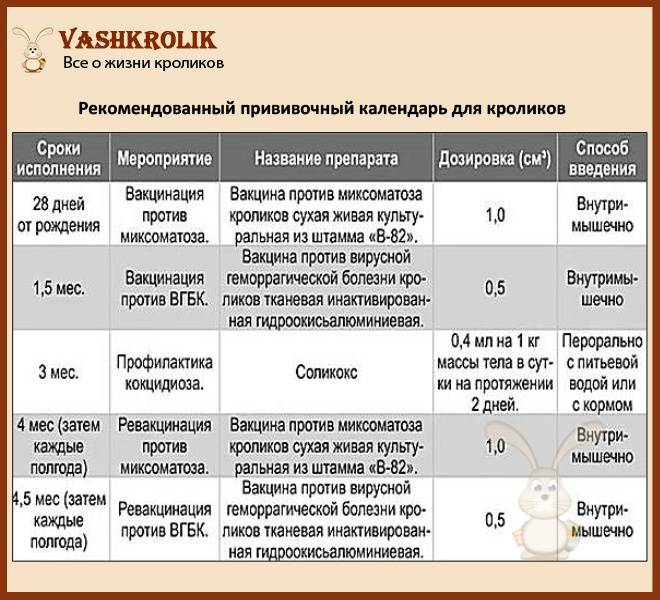
Факторы, вызывающие развитие кокцидиоза

Заражение кокцидозом происходит контактным способом через корм, воду или окружающие предметы.
Ооцисты в благоприятных условиях способны сохранять жизнеспособность довольно длительно. Поэтому подстилки, кормушки, поилки, клетки при несоблюдении санитарных требований являются источником инфицирования.
Ооцисты попав в организм хозяина, примерно через 7–14 дней претерпевают изменения. Под действием желудочного содержимого разрушается оболочка, и высвободившиеся споры внедряются в кишечник или печень.
В благоприятных условиях происходит процесс формирования новых ооцист. При дефекации яйца кокцидий вместе с фекалиями покидают организм кролика, что способствует распространению заболевания среди питомцев.
Источники заражения
Основными источниками заражения кроликов считаются:
- фекалии инфицированных животных;
- заражённые питомцы;
- молоко больной крольчихи;
- насекомые и грызуны, переносящие ооцисты с фекалий на корм;
- инвентарь и спецодежда сотрудников фермерского хозяйства.

Старая грязная подстилка может служить источником заболевания.
Работники ферм не всегда придерживаются правил гигиены, не стирают одежду, не дезинфицируют клетки и инвентарь, недобросовестно убирают в крольчатнике. На таких фермах заболевание развивается очень быстро, что может привести к гибели всего поголовья.
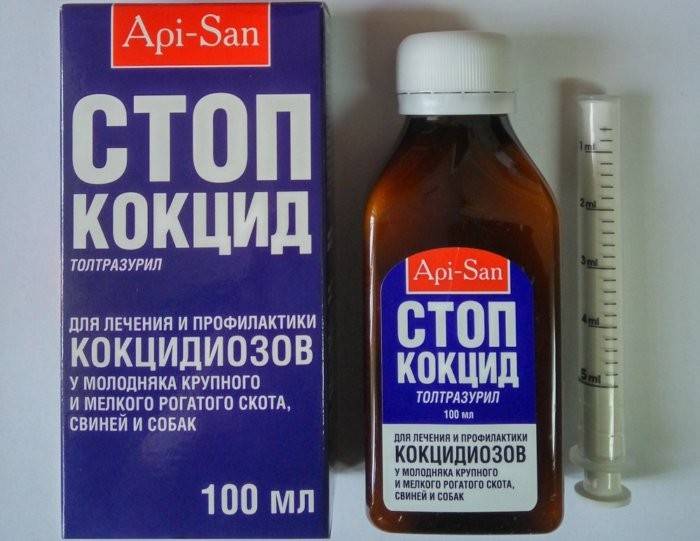
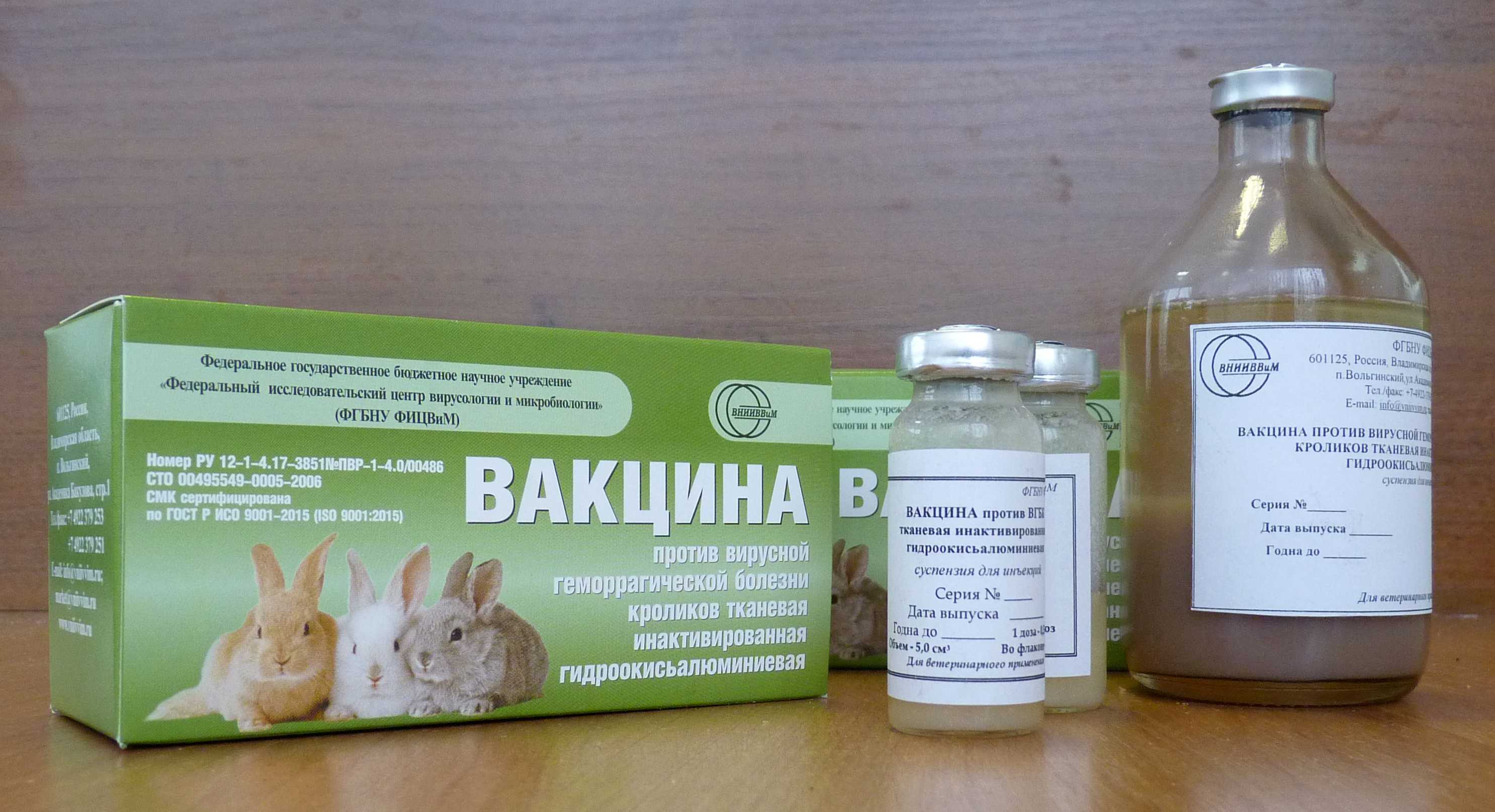
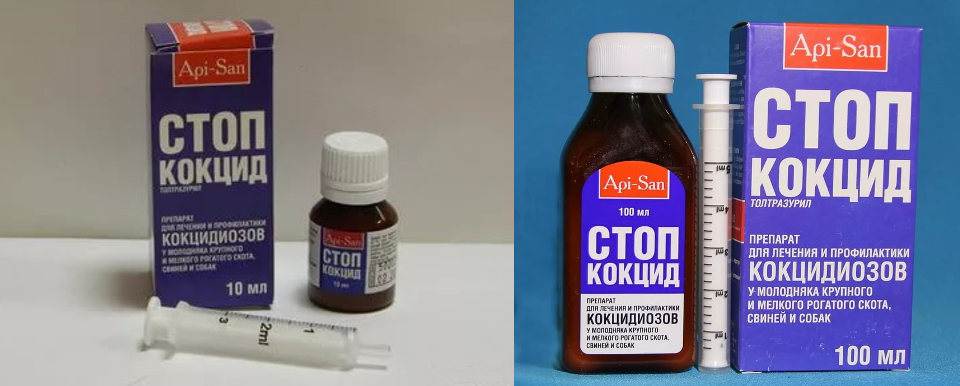
Описание препарата Стоп-кокцид
Применяется внутривенно или орально. Препарат эффективен при лечении и профилактике кокцидозов у кроликов. Это антикокцидийное средство группы триазинтрина.
Активные вещества
Действующее вещество – толтразурил, которого содержится в препарате 50мг. Толтразурил губительно воздействует на все виды кокцидий. Вспомогательные ингредиенты, входящие в состав Стоп-кокдица: бензонат натрия, полиэтиленгликоль, аспартам и другие.
Действует в кишечнике. Как правило, в кровь всасывается очень медленно. Выводится с фекалиями (в большей мере), а также мочой.
Форма выпуска
Препарат выпускается в полимерных флаконах по 10 мг, 100 или 250, а также 1 л. Крышки – навинчивающиеся, которые позволяют определить этап первого вскрытия. Продаются в комплекте с дозаторным шприцом. Стоп-кокцид – это суспензия белого цвета.
Существуют ли народные средства для лечения гранулематозного периодонтита?
Гранулематозный периодонтит — это серьезное заболевание, которое требует квалифицированного медицинского лечения. Однако, некоторые пациенты предпочитают народные методы лечения. Следует отметить, что эффективность таких методов может быть не очень высокой и они не могут заменить профессиональное лечение.
Одним из народных средств для лечения гранулематозного периодонтита являются отвары на основе лекарственных трав, например, ромашки, шалфея и подорожника. Однако, перед использованием таких отваров необходимо проконсультироваться с врачом и убедиться, что они не вызовут аллергическую реакцию и не повредят зубам и деснам.
Другим народным средством является мед, который может иметь противовоспалительные свойства и способствовать заживлению тканей. Однако, мед также может содержать сахар, который может ухудшить состояние зубов и вызвать развитие кариеса.
Народные средства могут использоваться в качестве дополнения к основному лечению гранулематозного периодонтита, но не могут заменить его полностью.
- Не занимайтесь самолечением;
- Консультируйтесь с врачом по поводу любых народных средств.
Ампролиум
Лекарство выпускается в порошке белого или светло-желтого цвета. Вещество обладает специфическим запахом. Главный действующий ингредиент — ампролиум гидрохлорид 300. Оказывает подавляющее действие на кокцидии в стадии шизогонии, не воздействуя при этом на общую сопротивляемость организма.
Показано для лечения и предупреждения заражения паразитами, вызывающими кокцидиоз. Вещество добавляют в корм или жидкость. Противопоказаниями к применению ампролиума является индивидуальная непереносимость и патологические изменения в работе печени и почек. Лекарственное средство не сочетается с другими видами кокцидиостатиков и кормовыми антибиотиками.
Отправлять животных на убой после прохождения курса терапии данным лекарством можно только через 2 недели.
Ампролиум добавляют в корм или жидкость
Хранить препарат можно 2 года с момента выпуска. Место для хранения должно быть недоступным для детей и животных. Не следует класть средство рядом с пищевыми продуктами. В растворенном виде лекарство можно держать сутки, после его использовать уже нельзя.
Клиническая картина заболевания
Инкубационный период у кроликов, заболевших кокцидиозом, составляет 2-3 дня. При этом болезнь разделяется на два вида: кишечный и печеночный кокцидиоз.
Поражение кишечника
Наиболее остро протекает кишечная болезнь. В зоне риска молодняк, чей возраст примерно 40-60 дней. Однако взрослые животные тоже могут заразиться. Рассмотрим ключевые симптомы.
- Отказ от пищи, потеря аппетита.
- Слабость, апатия.
- Расстройства желудка, запоры и диареи.
- Худоба, отставание в развитии.
- Обвисание, вздутие живота.
- Сбои в работе нервной системы, конвульсии.
- Взъерошенная, блеклая шерсть.
Это характерные признаки, при которых необходимо сразу обратить пристальное внимание на животное, проверить его состояние здоровья у ветеринара, начать незамедлительное лечение

Больная особь
Поражение печени
Не так ярко выражен печеночный кокцидиоз. Животные могут болеть длительное время, на протяжении 50-ти дней, при этом клиническая картина смазана. Можно выделить следующие характерные симптомы.
- Худоба, снижение веса.
- Потеря аппетита, апатия.
- Заметна желтизна в области рта, глаз, на слизистых.
Недуг провоцирует истощение, которое затем становится причиной гибели животных. Когда заболевание развивается в легкой форме, с минимальными симптомами, особи могут выжить, но они становятся носителями паразитов. Кокцидии начинают размножаться в желчных путях.

Истощенное животное с печеночным кокцидиозом
Когда кролики погибают, они падают на спину, у них запрокидывается голова, заметны сильные конвульсии. При несвоевременной терапии, тяжелом течении болезни, уже после 10-ти дней болезни животное может погибнуть.
Признаки при патологоанатомии
Рассмотрим признаки болезни, очевидные при вскрытии погибших животных. Слизистые кишки становятся красными, отечными. На них виден белый налет. Небольшие беловатые узелки заметны на слизистых оболочках. Они напоминают просяные зернышки, имеют творожистое содержимое. Иногда узелки окружают точечные геморрагии.
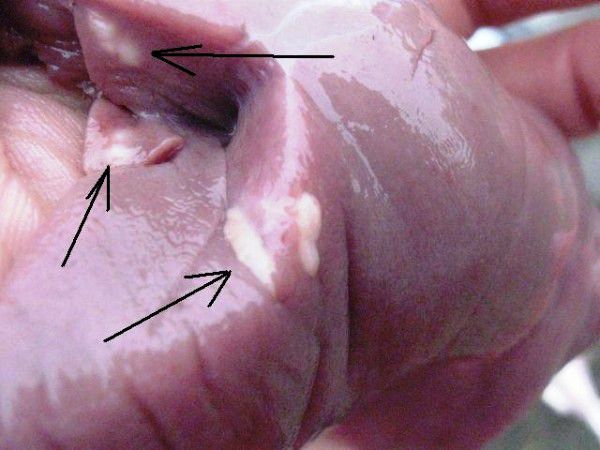
Явные признаки болезни при визуальном исследовании
При геморрагическом характере воспалительного процесса видны кровоизлияния на кишках. Когда кокцидиоз поражает печень, существенно расширяются желчные протоки. На поверхности печени образуются узелки с загустевшим содержимым. При микроскопическом анализе обнаруживаются в большом количестве ооцисты.
Диагностика
Клещевой энцефалит подтверждается симптомами / признаками, указывающими на менингит или менингоэнцефалит, микробиологическими признаками инфекции вируса клещевого энцефалита (наличие специфических антител IgM и IgG) и увеличением количества клеток спинномозговой жидкости (> 5 × 106 клеток / л) (13).
Показания крови и спинномозговой жидкости у пациентов с КЭ неспецифичны.
- В первой (виремической) фазе примерно у 70% пациентов выявляются лейкопения и / или тромбоцитопения.
- Во второй фазе заболевания может наблюдаться небольшое увеличение количества лейкоцитов (редко> 15 × 109 / л), скорости оседания эритроцитов. Уровень С-реактивного белка, обычно в пределах нормы, но может увеличиваться в тяжелых случаях.
Анализы спинномозговой жидкости (ЦСЖ) обычно показывают повышенное количество лейкоцитов (обычно менее 500 клеток / мм3), нормальный уровень глюкозы и нормальный или слегка повышенный уровень белка.
Анализы спинномозговой жидкости
В первые дни заболевания в спинномозговой жидкости преобладают нейтрофилы, которые в течение 24–48 часов превращаются в лимфоциты. Повышенное количество лимфоцитов может сохраняться в течение нескольких недель после клинического улучшения.
Иммуноферментный анализ (ELISA) может обнаруживать специфические антитела в сыворотке и спинномозговой жидкости и подтверждать инфекцию вируса клещевого энцефалита (высокочувствительный и специфический метод тестирования)
Важно выбрать подходящее время для проведения теста, поскольку тест на специфические антитела может быть отрицательным в начале заболевания. . У большинства пациентов сывороточные антитела IgM и IgG выявляются в начале фазы менингоэнцефалита (редко в первом образце сыворотки выявляются только антитела класса IgM к EEV)
Если в первом образце обнаруживаются только антитела IgM, второй образец сыворотки следует проводить через 1-2 недели, поскольку одних антител IgM недостаточно для подтверждения диагноза.
У большинства пациентов сывороточные антитела IgM и IgG выявляются в начале фазы менингоэнцефалита (редко в первом образце сыворотки выявляются только антитела класса IgM к EEV). Если в первом образце обнаруживаются только антитела IgM, второй образец сыворотки следует проводить через 1-2 недели, поскольку одних антител IgM недостаточно для подтверждения диагноза.
Антитела IgM к вирусу клещевого энцефалита могут быть обнаружены в сыворотке в течение нескольких месяцев (до 10 месяцев или даже дольше) после острой инфекции, а антитела IgG к EEV сохраняются на протяжении всей жизни. В спинномозговой жидкости специфические антитела IgM и IgG выявляются на несколько дней позже, чем в сыворотке крови (почти во всех случаях к 10-м суткам).
Следует иметь в виду, что ИФА на антитела к вирусу клещевого энцефалита класса IgM или IgG могут быть ложноположительными, если человек был инфицирован или инфицирован другими флавивирусами или был вакцинирован против желтой лихорадки или японского энцефалита.
В начале неврологических симптомов и признаков EEV уже удаляется из крови (вирус клещевого энцефалита обнаруживается в крови в начальной, но не в менингоэнцефалитической фазе заболевания) и только в исключительных случаях обнаруживается в спинномозговой жидкости. Таким образом, выделение EEV из крови и обнаружение вирусной РНК с помощью ПЦР с обратной транскриптазой в крови и спинномозговой жидкости пациентов с EE имеют ограниченное диагностическое значение и обычно не используются в клинической практике.
Другие тесты, такие как компьютерная томография головного мозга или магнитно-резонансная томография, помогают выявить признаки повреждения паренхимы мозга, но не очень специфичны.
Вопрос-ответ:
Что такое гипертоническая болезнь 2 аг 2 риск 2?
Гипертоническая болезнь 2 аг 2 риск 2 — это форма артериальной гипертензии, при которой уровень давления крови находится на уровне 140-159 / 90-99 мм рт. ст. и присутствуют другие рисковые факторы для развития сердечно-сосудистых заболеваний, такие как наличие диабета, ожирения, курение, наследственность и другие.
Какие симптомы можно ощутить при гипертонической болезни 2 аг 2 риск 2?
Симптомы гипертонической болезни 2 аг 2 риск 2 не всегда проявляются четко. Однако, в некоторых случаях, вы можете ощутить головокружение, шум в ушах, нарушения зрения, бессонницу, нарушения памяти, усталость и др. В случае проявления подобных симптомов, необходимо обратиться к врачу.
Какие факторы риска способствуют развитию гипертонической болезни 2 аг 2 риск 2?
Факторы риска, способствующие развитию гипертонической болезни 2 аг 2 риск 2, включают в себя: наследственность, увеличенный возраст, ожирение, физическая неактивность, вредные привычки (курение и употребление алкоголя), сахарный диабет и др.
Как можно диагностировать гипертоническую болезнь 2 аг 2 риск 2?
Для диагностики гипертонической болезни 2 аг 2 риск 2 необходимо провести анализы крови и мочи, а также измерить уровень артериального давления. Также может быть проведен кардиограмма и должна быть произведена оценка уровня риска на развитие сердечно-сосудистых заболеваний.
Что может привести к развитию гипертонической болезни 2 аг 2 риск 2?
Гипертоническая болезнь 2 аг 2 риск 2 может развиваться в результате нарушения работы сердечно-сосудистой системы, возникновения сахарного диабета, атеросклероза, ожирения и других заболеваний.
Как лечить гипертоническую болезнь 2 аг 2 риск 2?
Лечение гипертонической болезни 2 аг 2 риск 2 обычно начинается с изменения образа жизни. Это включает в себя снижение уровня потребления соли, придерживание здоровой диеты, физические упражнения, снижение уровня стресса и бросок курения. В некоторых случаях может потребоваться назначение лекарственной терапии.
Можно ли предотвратить развитие гипертонической болезни 2 аг 2 риск 2?
Можно предотвратить развитие гипертонической болезни 2 аг 2 риск 2, если вы придерживаетесь здорового образа жизни, следите за своим весом, ведете активный образ жизни, не употребляете курение и ограничиваете потребление алкоголя.
Какую роль играет диета при гипертонической болезни 2 аг 2 риск 2?
Диета имеет большое значение при гипертонической болезни 2 аг 2 риск 2. Существуют определенные продукты, которые способствуют снижению уровня артериального давления, такие как фрукты, овощи, орехи, рыба, мясо с низким содержанием жира и др. Необходимо употреблять ограниченное количество соли и животных жиров.
Каковы последствия гипертонической болезни 2 аг 2 риск 2?
Если не лечить гипертоническую болезнь 2 аг 2 риск 2, то это может привести к осложнениям, таким как инфаркт миокарда, инсульт, внезапная остановка сердца, поражение почек, проблемы с зрением и др. Следует обратиться к врачу для получения консультации и лечения.
Какие меры могут быть предприняты для снижения риска гипертонической болезни 2 аг 2 риск 2?
Существуют несколько мер, которые можно предпринять для снижения риска гипертонической болезни 2 аг 2 риск 2, включая: снижение уровня потребления соли, придерживание здоровой диеты, физические упражнения, снижение уровня стресса и бросок курения. Регулярно контролируйте уровень артериального давления и ведите здоровый образ жизни.
Вопрос-ответ:
Что такое бешенство?
Бешенство – это опасное инфекционное заболевание, вызывающее поражение центральной нервной системы и приводящее к летальному исходу, если не начинаются своевременные лечебные мероприятия.
Как долго длится инкубационный период бешенства у человека?
Инкубационный период бешенства у человека может длиться от нескольких дней до нескольких лет, в зависимости от интенсивности воздействия вируса и состояния зараженного организма.
Какая группа людей подвержена наибольшему риску заражения бешенством?
Наибольшему риску заражения бешенством подвержены люди, работающие с бездомными животными, такими как собаки, коты, лисы, скунсы и другие животные, которые могут быть заражены вирусом бешенства.
Какие симптомы бешенства у человека можно выделить?
Ключевыми симптомами бешенства у человека являются: боль в месте укуса, высокая температура тела, головная боль, тошнота, рвота, общая слабость, тревога, нервозность, беспокойство, депрессия, агрессивное поведение. Со временем симптомы заболевания усиливаются и становятся все более выраженными.
Каким методом выявляется бешенство у человека?
Выявление бешенства у человека происходит по результатам лабораторных анализов крови, мазков из ранок и слюны пациента. Обменными методами тестирования изучается активность вирусного агента внутри организма.
Как проводится лечение бешенства у человека?
Лечение бешенства у человека проводится в больнице, вне зависимости от степени тяжести заболевания. Лечение включает введение антитоксина, противовирусный курс лечения и курс профилактических прививок.
Можно ли избежать заражения бешенством?
Большинство случаев бешенства у человека связаны с укусами зараженных животных. Единственный способ избежать заражения – это избегать контакта с бездомными животными и контролировать своих домашних животных путем проведения регулярных ветеринарных проверок и вакцинации от бешенства.
Возможен ли полный выздоровление от бешенства?
Несмотря на то, что летальность от бешенства очень высока, вряд ли когда-либо будет полностью отменена, возможны случаи выздоровления, но они крайне редки.
Лечение
Поражение организма легче предотвратить профилактическими методами. Но если питомец все же заражен кокцидиозом, требуется немедленное медикаментозное вмешательство
Важно сразу обратиться к врачу. Специалист за короткое время поставит правильный диагноз, подберет оптимальную для кролика схему лечения
Чем раньше животное начнет принимать лекарства, тем выше вероятность полной капитуляции паразитов из печени и кишечника питомца.
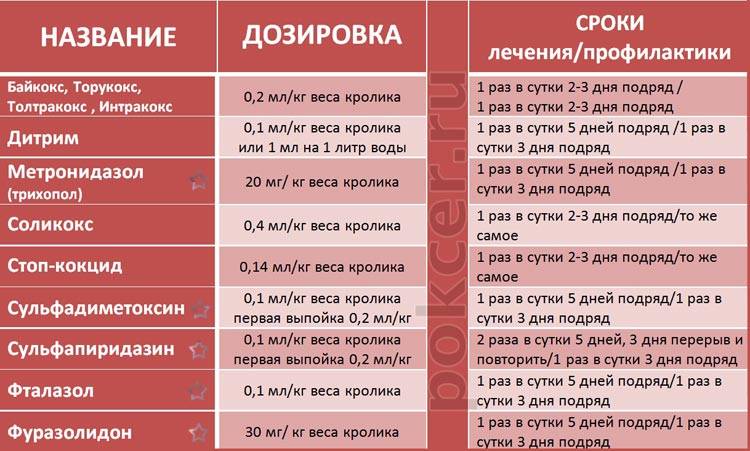
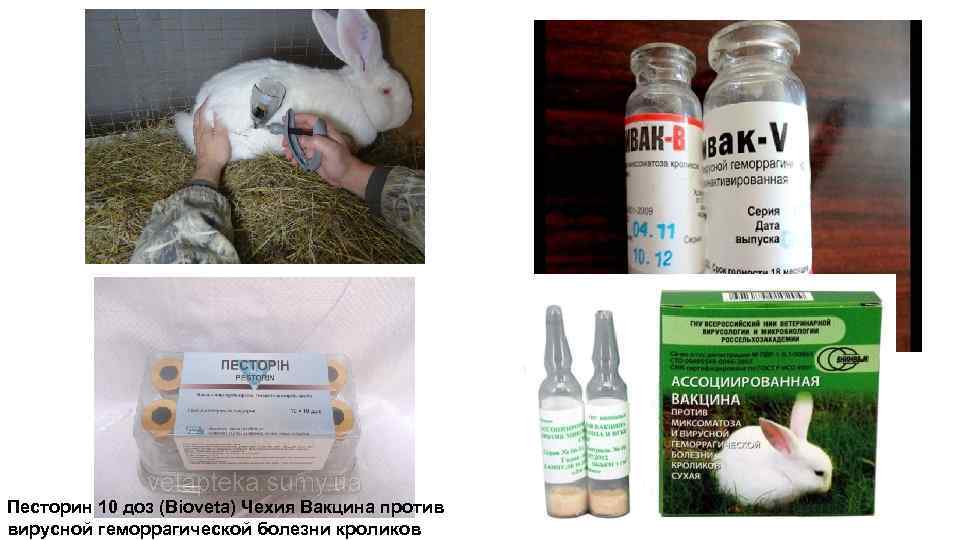
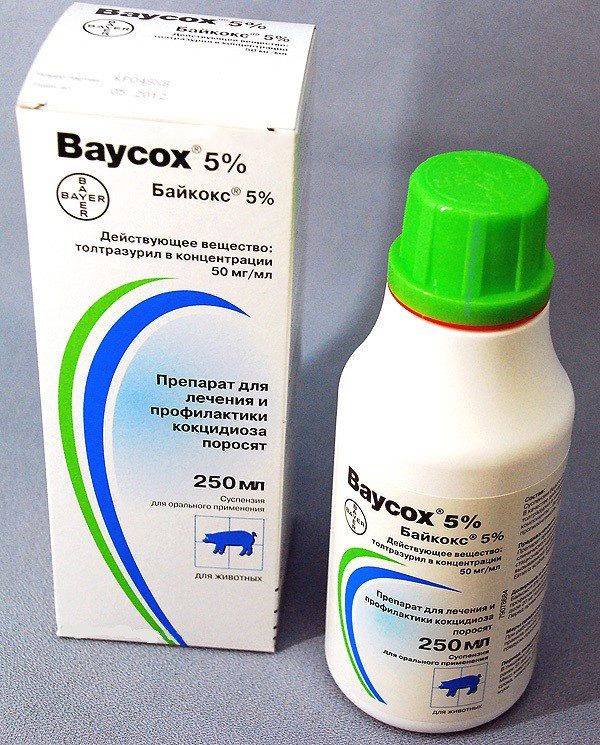
Для лечения такого заболевания, как кокцидиоз кроликов ветеринары советуют несколько препаратов. Самыми популярными средствами против считаются:
- Байкокс:
- Соликокс:
- Дитрим:
- Кокципродим;
- Альфакокс.
Лекарства направлены на уничтожение бактерий и улучшение состояния здоровья длинноухого грызуна.
Во время лечения пищу животных необходимо обогатить витаминами A и B1. Кроме того, рекомендуется добавление в рацион кисломолочных продуктов. Простокваша или молочная сыворотка в несколько раз повышают эффективность лечения.
Препараты для лечения кокцидиоза
При обнаружении первых признаков инфекции зараженных индюшат отселяют в отдельный отсек и производят лечение следующими антикокцидийными лекарственными препаратами:
- «Байкокс» – 1 мл препарата растворяют 1 литре воды. Курс лечения – 5 дней. Препарат сочетается со всеми препаратами и кормовыми добавками.
- «Кокцидин» – препарат смешивают с суточным количеством сухого корма из расчета 2,5 г./кг живого веса, который имеет на данный момент индюшка. Курс лечения, в зависимости от степени запущенности и тяжести протекания заболевания, составляет от 3 до 4-5 дней. Также данный препарат можно применять для профилактики кокцидиоза в дозе 1,25 г./кг живого веса птицы в течение 2-5 дней.
- «Эйметерм» – 1 мл препарата растворяют в 1 литре питьевой воды. Полученным раствором выпаивают птенцов в течение 2-х дней.
- «Соликокс» – индюшатам дают раствор, приготовленный из расчета 2 мл на 1 литр воды. Срок лечения препаратом составляет 5 дней.
- «Ампролиум» – для лечения кокцидиоза препарат смешивают с кормовой смесью из расчета 0,25 г. на кг корма. Длительность лечения составляет 5-7 дней.
- «Стоп кокцид для индюшат» – 1 мл препарата растворяют в 1 литре воды, раствором пропаивают птенцов в течение 5-ти дней.
- «Кокцитокс» – согласно инструкции по применению Кокцитокс для лечения кокцидоза индюшат растворяют в чистой питьевой воде, используемой для поения птицы, в течение 48 часов в соотношении 1:1000 (1 литр на 1 тонну питьевой воды) или в соотношении 3:1000 (3 литра на 1 тонну питьевой воды), выпаивают птицу данным раствором по 8 часов 2 дня подряд. При тяжелом протекании заболевания курс лечения в тех же дозах повторяют спустя 5 дней.
Часто при запущенных формах используют сульфаниламиды с широким спектром действия. Одним из наиболее распространённых и эффективных препаратов данной группы является «Сульфадиметоксин». Если применять Сульфадиметоксин для индюшат, дозировка для ежедневного приема определяется из расчета 0,02 г. на 1 кг веса птицы первые 1-2 дня, последующие дни – 0,01 г. на 1 кг веса. Этот сильнодействующий препарат разводят, согласно инструкции, и добавляют в корм. Курс лечения запущенной формы кокцидиоза Сульфадиметоксином длится 5 дней.
Важно! Тушки погибшей от этого заболевания птицы следует незамедлительно убрать из птичника и сжечь подальше от хозпостроек. Не заразившихся индюшат необходимо перевести в другой птичник, а помещение тщательно убрать и продезинфицировать. Заселять такой птичник новым поголовьем индюшат во избежание повторного заражения можно спустя 3 недели
Заселять такой птичник новым поголовьем индюшат во избежание повторного заражения можно спустя 3 недели.
Профилактика
Вакцины против болезни Лайма не существует. Было обнаружено, что однократная профилактическая доза доксициклина 200 мг после укуса клеща на 87% эффективна в предотвращении развития мигрирующей эритемы.
Профилактика доксициклином рекомендуется только пациентам, посетившим эндемичные районы по болезни Лайма, и если укус клеща установлен за 36 часов или дольше – профилактику следует начинать в течение 72 часов.
Вакцины — самый эффективный способ предотвратить клещевой энцефалит. Например, в Австрии после активной вакцинации произошло значительное снижение заболеваемости инфекцией вируса клещевого энцифалита. Эффективность вакцины против клещевого энцефалита > 95%.
Профилактика болезни Лайма
В Европе зарегистрированы 2 вакцины – FSME-IMMUN и Encepur, которая состоит из инактивированного EEV. Графики вакцинации 2 – плановые и ускоренные. Обычный график вакцинации требует введения 3 доз вакцины, причем первые 2 дозы вводятся с интервалом от 1 до 3 месяцев, а третьи – с интервалом от 5 до 12 месяцев.
Иммунитет поддерживается во время повторной вакцинации — бустерная доза вводится через 3 года, а затем поддерживающая доза вводится каждые 5 лет.
Схема ускоренной вакцинации применяется в начале или незадолго до начала клещевого сезона. Она отличается от обычного графика вакцинации тем, что вторая доза вакцины вводится через 14 дней, а не через 1–3 месяца. Эффективность ускоренной вакцины аналогична эффективности обычной вакцины, но подробные научные данные отсутствуют.
От клещевых инфекций можно защититься с помощью индивидуальных мер безопасности — использования репеллентов (репеллентов от членистоногих), избегания мест обитания клещей (высокая трава и низкие кусты), ношения тесной легкой одежды с длинными рукавами при выходе в лес, немедленного удаления наблюдаемого клеща.
Реабилитация после заболевания вирусом Эпштейна-Барра
Симптомы, связанные с болезнью Эпштейна-Барра
Вирус Эпштейна-Барра вызывает множество симптомов, которые могут продолжаться еще несколько недель после выздоровления:
- Лихорадка;
- Боли в мышцах и суставах;
- Усталость и слабость;
- Головная боль;
- Боль в горле;
- Отеки лимфоузлов.
Как проходит реабилитация после заболевания
После выздоровления от вируса Эпштейна-Барра важно не сразу возвращаться к обычному образу жизни, а провести определенную реабилитацию. Среди основных рекомендаций:
Среди основных рекомендаций:
Отдых и сон: Отдых и хороший сон – ключевые факторы восстановления сил организма. Необходимо отдыхать как можно больше, а сон должен быть полноценным – около 8 часов в сутки
Питание: Важно следить за своим питанием, придерживаясь правильного и балансированного рациона. Необходимо включать в рацион множество фруктов, овощей, зелени, белковых продуктов, здоровых жиров и углеводов
Физические упражнения: После выздоровления необходимо начинать простые физические упражнения, которые помогут восстановить силы. Необходимо прислушиваться к своему организму и не перенапрягать его. Начинать стоит с легких упражнений, постепенно увеличивая нагрузку.
Профилактика: Для профилактики дальнейшего развития болезни рекомендуется во избежание осложнений избегать стрессовых ситуаций, поддерживать иммунную систему в тонусе, употреблять витамины и минералы.
Процесс восстановления и прохождения реабилитации может занять несколько недель или месяцев, в зависимости от тяжести болезни и состояния организма
Важно не забывать о своем здоровье и заботиться о нем, чтобы быстрее и легче вернуться к полноценной жизни
Признаки болезни
Что же вызывает данную болезнь.Болезнь вызвана распространением одноклеточных простейших кокцидий паразитирующих в кишечнике и печени кроликов.Кокцидиоз у кроликов может случиться в любое время года он передается молодняку через мать которая является носителем кокцидий или вследствие отсутствие надлежащих ветеринарно-санитарных условий на ферме,кстати именно антисанитарии является причиной большинства болезней у кроликов. Практика показала что довольно часто кокцидиоз возникает при большой скученности молодняка или если клетки вовремя не убираются.Некачественное несбалансированное питание,отсутствие витаминов и минералов в пише кролика также может привести к развитию этого заболевания. Иногда кокцидиоз у кроликов появляется при поедании зараженного корма или воды .Начинающих кролиководов хотим предупредить что спровоцировать данную болезнь может появление новых питомцев на кроликоферме,поэтому новые кролики должны пройти карантин в течении 30 дней и только потом их можно подсаживать к основному поголовью. Если вы установили на вашей ферме случаи кокцидиоза необходимо тщательно провести дезинфекцию клеток и инвентаря. При появлении первых же симптомов кокцидиоза потенциально больных животных нужно срочно отсадить в отдельную клетку.
Влияет ли вирус Эпштейн-Барра на аппетит и пищеварение у взрослых?
Как оказалось, вирус Эпштейн-Барра может негативно повлиять на пищеварение у взрослых. Одним из наиболее распространенных симптомов при этом является потеря аппетита. Больные могут чувствовать себя чрезмерно насыщенными даже после небольшого ужина или завтрака.
Кроме того, вирус Эпштейн-Барра может оказать воздействие на работу желудочно-кишечного тракта, вызывая диспепсию. Больные могут испытывать тяжесть в животе, изжогу и другие неудобства при потреблении продуктов питания. Из-за этого возможно ухудшение качества жизни, а люди могут даже отказываться от еды из-за болевых ощущений или неприятных симптомов.
Если вы столкнулись с подобными симптомами, то важно обратиться за медицинской помощью и пройти обследование. Врачи могут рекомендовать определенные лекарства или продукты питания, которые вам необходимо употреблять
Кроме того, вам могут предложить изменить свой образ жизни и диету, так как правильное питание является важным фактором в процессе выздоровления от вируса Эпштейн-Барра.
Лечение гранулематозного периодонтита
Лечение гранулематозного периодонтита зависит от степени его развития. Для начала необходимо провести комплексное обследование и установить точный диагноз. В некоторых случаях может потребоваться удаление пораженного зуба, чтобы избежать дальнейшего распространения инфекции.
Если зуб сохраним, то проводится эндодонтическое лечение, которое заключается в удалении мягких тканей из каналов зуба, их дезинфекции, заполнении каналов пастой. После окончания лечения устанавливаются специальные протезы, которые помогают сохранять зуб в чистоте и гигиеническом состоянии.
Лекарственная терапия также может применяться для лечения гранулематозного периодонтита. В зависимости от степени поражения у предписываются антибиотики, противовоспалительные и противоаллергические препараты
Важно помнить, что самолечение может привести к серьезным последствиям
Помимо традиционных методов лечения гранулематозного периодонтита, можно обратиться к альтернативной медицине. Например, применение трав и растительных настоек помогает уменьшить воспаление и болевой синдром. Но такие методы должны быть использованы только как дополнение к основному лечению, а не замена ему.
Что такое кокцидиоз у кроликов?
Возбуждает кокцидиоз одноклеточный паразит отряда Кокцидии рода Эймерии. Поэтому второе название патологии – эймериоз. Данные паразиты специфичны, поселяются только в организме грызунов, безвредны для других сельскохозяйственных животных. В кроличьем организме они захватывают определенные органы:
- кокцидии, обитающие в тонкой кишке – Eimeria intestinalis, media, magma, calcicole;
- поселяющиеся в печени – Eimeria stiedae.
Вне организма носителя кокцидии находятся в форме цист, то есть имеют оболочку, защищающую от температурных колебаний и иных негативных факторов внешней среды. Проникнув в организм кролика, паразит теряет защитную оболочку, начинает движение по пищеварительному тракту, оседает в подходящем органе.