- Виды микро-свинок
- История разведения мини-пигов
- Как проявляется аллергия на подгузники у ребенка?
- Что делать, если у вас аллергия?
- Лечение
- Восприимчивость аллергиков к гриппу и простуде
- Как повысить иммунитет?
- Не-IgE-ассоциированная аллергия на пищу
- В чем разница между антигистаминными препаратами разных поколений?
- Что такое атопия?
- Можно ли избежать аллергии на тополиный пух?
- Что делать, если появились покраснения или сыпь под подгузником?
- Никаких марлевых подгузников и пеленок!
- Чаще меняйте подгузники и устраивайте воздушные ванны
- Регулярно купайте ребенка
- Избегайте перегрева
- Как избавиться от аллергии?
- Что такое иммунопатологии?
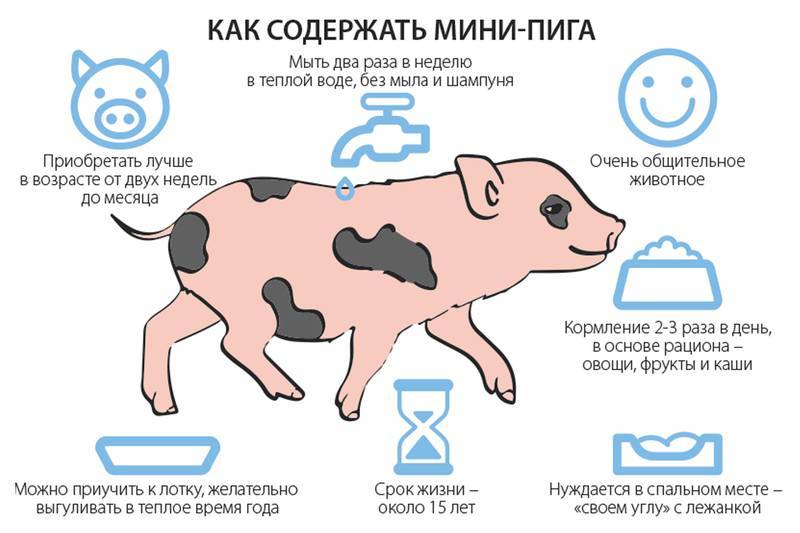
Виды микро-свинок
Как уже было отмечено выше, мини-пиги смекалисты, преданы, они хорошо обучаются, любят играть, достаточно чистоплотны.
Кроме того, такие домашние питомцы неприхотливы в еде (всеядны), охотно гуляют с хозяином по улице, довольно дружелюбны к другим домашним питомцам, но требуют воспитания определённого отношения к членам семьи хозяина.
Карликовые свиньи живут порядка 14 лет, но при хорошем уходе и питании будут радовать вас дольше. Эти малыши очень привязчивы, отдают человеку всю свою любовь и питают к людям искреннюю дружбу.
Существует несколько вариаций домашних карликовых свиней:
- Микро-пиги. Эти животные вырастают до 15 килограммов. Они могут содержаться как в загородном, так и в многоквартирном ломе. Эта порода была выведена в Италии и в Германии, где получила названия «мини-майялино» и «бергштрессер-книт» соответственно. Несмотря на все преимущества, таких поросят немного – дело в том, что у этих пород карликовых свиней есть некоторые сложности с размножением и выживаемостью потомства.
- Визенау. Такие поросята на 5 килограмм больше микро-пигов, их предпочитают держать на даче или в частном доме, где животные могут резвиться во дворе. Хорошо обучаемы и не причиняют вреда на приусадебном участке.
- Мини-сибси. Эта порода карликовых свиней была выведена в России с целью создать неприхотливый вид, приспособленный к неблагоприятным температурным условиям. Второе название этих мини-пигов – сибирские-миниатюрные. Они достигают веса в половину центнера. Такие питомцы не могут содержаться в доме или квартире, им нужен свободный выгул во дворе с собственным вольером.
- Геттингенский мини-пиг. Самая молодая из перечисленных нами пород, отличается исключительной плодовитостью. Потомство может достигать двух десятков поросят. Так же, как и сибирская-миниатюрная, эта порода карликовых свиней не пригодна к проживанию в замкнутом пространстве с ограниченным выгулом.

Карликовые свиньи живут порядка 14 лет, но при хорошем уходе и питании будут радовать вас дольше
История разведения мини-пигов
В 6о-х годах прошлого века свиней весом до 91 кг. отправляли в зоопарки Западных стран и в медицинские лаборатории для исследований в области токсикологии, фармакологии, старения и для трансплантации органов. Популярность миниатюрных свиней как домашних питомцев была на пике в 1980-х годах. Мини -пигов заводили жители Нью-Йорка, Шанхая, Лондона и других модных городов, их покупали мини-фермы и звёзды кино. Однако эта тенденция была недолгой, в основном из-за городских постановлений, запрещающих содержание сельскохозяйственных животных в пределах города. Кроме того, многие владельцы поняли, что свиней не просто содержать в домашних условиях.
В Северной Америке Миниатюрная пузатая Свинья была выведена и зарегистрирована в 1993 году. Стандарты данной породы мини-пигов: рост не более 38 см и вес до 25 кг.
В Великобритании, британские микро свиньи были выведены Крисом Мюррей. С 1992 года на своей ферме под названием Пэннивелл Крис Мюррей скрещивал различные породы свиней пытаясь создать максимально маленькую свинью которая могла бы стать домашним животным.
Спустя 9 лет скрещиваний и селекции самых маленьких представителей каждой породы, после 24 поколений он всё же вывел свой вариант миниатюрной свиньи, которую Мюррей первоначально назвал Pennywell, а затем переименовал дословно в «Свинью чайной чашки», по-видимому, обнаружив, что они разделяют его любовь к чаю.
Мюррей представил свою породу миниатюрной свиньи в 2007 году и начал продавать Чашечных свиней парами в качестве домашних животных для всех желающих.

Взрослый Мини- пиг.
Англичанка по имени Джейн Крофт увидев эту породу свиней решила разводить и продавать их сама. Повысить продажи помогли нескольких британских знаменитостей, ее бизнес пошел в гору. Госпожа Крофт появилась в телевизионных ток-шоу, где рассказала про Чашечных свиней, особенно выделяя их добрый нрав и интеллект. Мини-пигов родом из Соединенного Королевства, как правило, продают парами за $ 1000 или дороже.
Как проявляется аллергия на подгузники у ребенка?
Откроем вам секрет: никакой аллергии на подгузники не существует — это народный, а не медицинский термин. Все компоненты современных качественных подгузников проходят огромное количество испытаний и исследований и допускаются к использованию, только если доказана их гипоаллергенность. Другими словами, аллергия крайне маловероятна и может возникнуть только при совершенно экзотическом стечении обстоятельств.
Обычно, когда мамы и папы говорят об аллергии на подгузники у грудничка, речь идет об одном из следующих состояний:
Опрелости. Это заболевание имеет бактериальную, вирусную или грибковую природу и развивается в местах, где есть лишняя влага, т.е. создались благоприятные условия для размножения патогенной микрофлоры1. Обычно воспалительный процесс начинается в естественных складках кожи и там, где она натерта одеждой. На первой стадии опрелости проявляются в виде покраснения под подгузником или в других местах тела ребенка, в запущенных случаях появляются трещинки, затем язвочки.
Потница является следствием перегрева2. Она случается, если ребенок часто потеет, что приводит к закупориванию пор. Как и опрелость, потница начинается с покраснения, затем развивается в мелкие пузырьки, заполненные прозрачной жидкостью. Если ничего не предпринимать, сыпь у новорожденного увеличится в размерах, а содержимое пузырьков помутнеет из-за развития бактериальной инфекции.

Резюмируем, как выглядит так называемая «аллергия на подгузники». На начальном этапе появляются покраснения, затем может возникнуть красная сыпь, трещинки и язвочки. Все эти симптомы имеют вполне определенные причины: лишняя влага и натертости вызывают опрелости, а перегрев — потницу. Другими словами, проблема в гигиене.
Не стоит думать, что такое случается только в неблагополучных семьях, где за ребенком совсем не ухаживают. У малыша очень нежная кожа, и все эти заболевания могут развиться буквально за несколько часов. От этой неприятности не застрахован никто — даже самые чистоплотные родители.

Что делать, если у вас аллергия?
Помочь себе с помощью оптимальных антигистаминных препаратов, которые помогут при различных проявлениях аллергии, будь то чихание, кашель, заложенность носа, отеки, резь в глазах или крапивница. Вот как работает такое средство, как Фенкарол:
- Быстро начинают действовать даже при осложнениях. Буквально через 30 минут после приема капсулы вы почувствуете себя лучше и вернетесь к привычному ритму жизни.
- Эффективны в течение длительного времени. Если раньше многие таблетки от аллергии работали всего 2-4 часа, то современные препараты действуют в течение 24 часов.
- Подходят для лечения всех видов аллергии и могут назначаться как взрослым, так и детям. Также их могут принимать пожилые люди и больные сахарным диабетом.
- Безопасны. Сейчас уже можно подобрать антигистаминный препарат, который не имеет побочных эффектов, не вызывает привыкания и сонливости.
Лечение
В самую первую очередь необходимо обратиться за помощью к врачу, который проведёт обследование вашего организма и назначит курс лечения, подходящий именно вам. От вас также должна исходить инициатива, но постарайтесь не переусердствовать с самолечением:
Во-первых, необходимо исключить любые контакты с животным, к сожалению, с ним придётся навсегда попрощаться, если хотите сохранить своё здоровье. Можно сказать, что бывают такие случаи, когда аллергию спровоцировало не само животное, а его корм или опилки, в таком случае следует просто поменять их на другие средства.
Во-вторых, необходимо пропить такие препараты как: «Супрастин», «Тавегил», «Прометазин»
Очень важно соблюдать инструкцию, чтобы не было побочных действий или передозировки.
В-третьих, для облегчения вашей ситуации, можно воспользоваться народными средствами. Принимайте ванны с отварами из ромашки или крапивы
Промывайте при заложенности или насморка нос не менее пяти раз в день травой, естественно, у вас не должно быть на неё аллергии.
При кашле можно пить настойки из фенхеля, а также полоскать горло содой или травой каждый час в течение дня.
Протирайте кожу настойками из чистотела один раз в два часа.
Лечение народными методами должно проходить в два курса: первые 5 дней лечимся, два дня отдыхаем, и снова 5 дней лечимся.
Если улучшения не дают о себе знать, продолжайте курс лечения народными методами + используйте препараты, прописанные врачом.
Способ применения препарата «Прометазин»
- Принимать внутрь после еды.
- Взрослым: три раза. Днём: 12-25 мг. На ночь: 25-50 мг.
- Детям от 2 до 6 лет: 12 мг 3 раза в день.
- Детям от 14 лет: 25 мг 3 раза в день.
Способ применения препарата «Тавегил»
- Принимать внутрь перед едой.
- Взрослым и детям от 12 лет: одна таблетка утром и вечером.
- Дети от 6 до 12 лет: половина таблетка утром и вечером.
Способ применения препарата «Зиртек»
- Для взрослых и детей старше 6 месяцев.
- Взрослым и детям старше 7 лет: 15 мг в день.
- Детям от 2 до 6 лет: 2,5 мг в день, два раза в сутки.
- Детям до года до 2 лет: 2,5 мг в день, два раза в сутки.
- Детям до 6 месяцев до года: 2,5 мг в день, один раз в сутки.
Восприимчивость аллергиков к гриппу и простуде
Респираторные вирусные заболевания передаются воздушно-капельным путем. Иными словами, в организм они попадает через носоглотку. В обычном состоянии ее слизистая оболочка выступает барьером на пути болезнетворных микроорганизмов. Но нельзя забывать, что происходит в носоглотке аллергика во время обострения. Она воспаляется, а это приводит к:
- чиханию;
- кашлю;
- выделениям из носа.
Получается, барьерные свойства ослабляются, и человек с большей вероятностью может заразиться. Более серьезная аллергическая реакция – отек ткани легких, скопление в ней влаги. Люди с гиперчувствительностью мучаются одышкой, а иногда и бронхиальной астмой.
Грипп, как известно, поражает верхние дыхательные пути. Поэтому пациенты с бронхолегочными заболеваниями относятся к группе риска. Если органы и без того ослаблены последствиями избытка гистамина, вирусная инфекция может иметь более опасные осложнения.
Как повысить иммунитет?
Восстановить и поддержать защитные функции организма помогают:
- Нормализация сна. Ложиться спать лучше до полуночи, а просыпаться — не позднее 7 часов утра.
- Коррекция рациона. Рекомендуется ввести в меню больше овощей, фруктов, ягод, свежей зелени, продуктов, богатых железом, аминокислотами.
Витаминотерапия
Повышенное внимание стоит уделить витамину D, аскорбиновой кислоте.
Преодоление никотиновой зависимости, отказ от спиртных напитков.
Регулярные прогулки. Свежий воздух насыщает кровь, ткани, органы кислородом.
Усиление физической активности
Врачи советуют не пренебрегать ежедневной утренней зарядкой. Параллельно 2-3 раз в неделю следует посещать бассейн, тренажерный зал, заниматься йогой, пилатесом, фитнесом.
Прием препаратов, повышающих иммунитет. Перед покупкой средств желательно проконсультироваться с врачом. Некоторые лекарства имеют противопоказания.
Нужно позаботиться и о психоэмоциональной стабильности — избегать конфликтов, не волноваться по пустякам.
Не-IgE-ассоциированная аллергия на пищу
Не-IgE-ассоциированная аллергия на пищу почти всегда возникает в первые месяцы жизни и редко выявляется у взрослых. Существует 3 основных клинических проявления не-IgE-ассоциированной ПА:
- энтероколит, индуцированный пищевым белком (MBSE);
- индуцированный пищевым белком проктоколит (MBSP);
- энтеропатия, индуцированная пищевым белком.
Не-IgE-ассоциированная аллергия на пищу
Энтероколит (MBSE) – это атипичное редкое и трудно диагностируемое заболевание, характеризующееся повторяющимися эпизодами рвоты с диареей или без нее, которые проходят в течение 24 часов после отказа от диетического белка. Уровень заболеваемости MBSE составляет около 0,34%.
Точный механизм развития MBSE не ясен, но считается, что это реакция гиперчувствительности из-за клеточного иммунитета. Основные продукты, вызывающие энтероколит:
- коровье молоко;
- соя;
- рис.
Около трети пациентов с энтероколитом, вызванным молоком и соевым белком, страдают аллергией на зерно. Реже MBSE вызывается овсом и другими злаками, сладким картофелем, кабачками, морковью, яичным белком, фасолью, курицей, индейкой, рыбой и бананами.
Классические симптомы MBSE обычно возникают в течение первых 6 месяцев жизни (могут возникать до 1 года) и исчезают до 3 лет. Симптомы появляются в течение 1–4 недель после включения в пищу коровьего молока или соевого белка в рацион ребенка. Основные симптомы: периодическая обильная рвота (обычно через 2 часа) с диареей или без нее (через 2–10 часов, в среднем через 5 часов).
Иногда симптомы ухудшаются внезапно, с симптомами обезвоживания, гипотонии, летаргии или даже шока, как при сепсисе или остром животе, продолжительностью от 6 до 12 часов. Таким пациентам часто назначают лечение сепсиса, стеноза привратника или наследственного метаболического заболевания. Аллергическое происхождение симптомов даже не рассматривается, поскольку в крови обнаруживаются метаболический ацидоз, нейтрофилия и тромбоцитоз.
Около 30% больных с энтероколитом имеют другие аллергические заболевания, характерные для младенцев. Специфических диагностических образцов нет в 90% случаев. В некоторых случаях ODM дает отрицательный результат и пищевой специфический сывороточный IgE не выявляется.
Диагностировать MBSE у маленьких детей могут помочь образцы кожных пластырей. Но золотым стандартом в диагностике аллергического энтероколита считается положительный провокационный пероральный тест. Клинический диагноз обычно требует 6 эпизодов MBSE, поэтому диагностика может занять до 8 месяцев и более.
Проктоколит (MBSP ) – доброкачественное преходящее состояние у новорожденных, характеризующееся кровью и слизью в кале. Симптомы обычно возникают у ребенка в возрасте от 2 до 8 недель. При отсутствии системных симптомов, рвоты и нормальном росте ребенка заболевание нетрудно отличить от других симптомов ЖТ пищевой аллергии, проявляющихся колитом.
50-60% всех младенцев, страдающих этим заболеванием, находятся на грудном вскармливании, остальные получают коровье молоко или соевые смеси. Диагноз ставится при наличии свежей крови в фекалиях и отсутствии других системных симптомов. Симптомы исчезают после исключения молока из рациона кормящей матери и прекращения приема молочных детских смесей.
Энтеропатии, индуцированной пищевым белком, характеризуются длительной диареей, стеатореей, рвотой (60–70%), ранним чувством сытости и недостаточным набором веса в первые месяцы жизни. Иногда диагностируется анемия, гипопротеинемия. Потеря белка из-за энтеропатии может привести к отеку.
В большинстве случаев анализ крови на эозинофилию не показывает специфических антител IgE, общий уровень IgE в норме. Наиболее частая причина патологического состояния у младенцев – аллергия на белки коровьего молока. У детей старшего возраста – аллергия на сою, курицу, рыбу и рис. Эти пищевые аллергены вызывают клеточный иммунный ответ в тонком кишечнике, что приводит к неспецифической атрофии и лимфоцитарной инфильтрации.
Подобный патологический механизм существует и при целиакии, но дифференциальная диагностика не вызывает проблем, потому что энтеропатия, вызванная пищевым белком, начинается до отлучения от груди и без добавления глиадина в рацион. Диагноз ставится на основании клинических симптомов и их исчезновения после удаления аллергена. Во время ПОМ рвота и диарея возникают через 40-72 часа. Без пищевого аллергена симптомы исчезают в течение от 3 до 21 дня. Заболевание обычно длится не более 3 лет.
В чем разница между антигистаминными препаратами разных поколений?
Что такое атопия?
Контактная аллергия, наиболее частыми симптомами которой являются металлы (в основном никель, хром, кобальт), моющие средства, парфюмерия, косметика или латекс, все более часто переходит в контактную экзему. Симптомы атопического дерматита: отек, покраснение, зуд и шелушение кожи.
Атопия
Иметь аллергию на яд перепончатокрылых очень опасно. Для этой аллергии характерны крупные местные реакции и даже генерализованные аллергические реакции (анафилактический шок).
Аллергия на определенные лекарства также может иметь опасные последствия. Гиперчувствительность чаще всего связана с антибиотиками — пенициллинами, цефалоспоринами и сульфаниламидами, а также ацетилсалициловой кислотой и другими нестероидными противовоспалительными препаратами.
Можно ли избежать аллергии на тополиный пух?
На самом деле, оставаться здоровым и полным сил не так сложно. Главное – помнить о профилактике. Если вы уже сталкивались с аллергией, то хорошо знаете, о чем речь. Встречайте «сезон аллергий» во всеоружии:
- Избегайте мест, где растут и цветут тополя, хвойные и плодовые деревья, дикие злаки и газонные травы.
- Как можно чаще проводите влажную уборку в доме и принимайте душ. Особенно, по возвращению домой.
- Меньше передвигайтесь по городу, либо закрывайте лицо медицинской маской и солнечными очками.
- Избегайте продуктов, которые могут спровоцировать пищевую аллергию, пейте больше чистой воды.
- Носите с собой гипоаллергенные салфетки и спреи для лица, умывайтесь холодной водой.
А главное – соблюдайте правильный режим дня и придерживайтесь рекомендаций аллерголога.

Что делать, если появились покраснения или сыпь под подгузником?
Главное — вовремя выявить проблему, быстро вычислить причину и принять меры для ее устранения. Если опрелости или потница обнаружены на ранней стадии, с ними можно легко справиться. Мы дадим вам несколько универсальных советов: они подходят как для борьбы с первыми признаками заболеваний кожи ребенка, так и для их профилактики.
Никаких марлевых подгузников и пеленок!
Используйте качественные одноразовые подгузники с хорошей впитываемостью. Всего несколько десятков лет назад мамы пользовались марлевыми «треугольниками», и дерматологические проблемы обнаруживались почти у всех детей. Сегодня, благодаря качественным подгузникам, опрелости и сыпь у ребенка стали относительно редким явлением.
Huggies Elite Soft отличаются удивительной мягкостью и быстрой впитываемостью. Они мгновенно поглощают мочу и жидкий стул и предотвращают риск появления раздражения и прыщиков. Еще один плюс — индикатор влаги, благодаря которому вы сможете вовремя понять, что пришла пора поменять подгузник.

Чаще меняйте подгузники и устраивайте воздушные ванны
Переодевайте малыша не реже, чем каждые 3–4 часа3. Также следите за индикаторной полоской — как только она изменит цвет, снимите подгузник, подмойте малыша и дайте телу «подышать». Продолжайте воздушные ванны 10–15 минут, и только после этого надевайте новый. На воздухе кожа высыхает естественным образом, а отсутствие лишней влаги значительно снижает вероятность появления покраснений под подгузником у девочек и мальчиков.
Регулярно купайте ребенка
Малыша рекомендуется купать примерно 3 раза в неделю4. Водные процедуры очищают тело малыша от грязи и вредных бактерий, но этого недостаточно для борьбы с опрелостями. Чтобы у ребенка не появилось покраснений под подгузником, после купания нужно тщательно промокнуть каждую складочку кожи теплой пеленкой, затем дать телу малютки подышать. Перед одеванием смажьте все склонные к опрелостям места увлажняющим маслом.
Если у малыша все же появилась сыпь, перед купанием добавьте в воду отвар череды или ромашки, а для смазывания проблемных мест используйте не масло, а детский крем.
Избегайте перегрева
Вы же помните, что один из видов «аллергии на подгузники» у грудничка называется потницей? Не кутайте ребенка и избегайте синтетических тканей, чтобы он не потел. Если вам постоянно кажется, что в доме холодно, и малыш может замерзнуть, купите термометр. Температура в детской комнате должна поддерживаться в диапазоне 18–22 °C5.

Как избавиться от аллергии?
- Для профилактики избегайте потенциальных аллергенов или сведите контакт с ними к минимуму.
- При поллинозе отложите на потом прогулки по паркам и поездки за город, ходите по улицам в медицинской маске.
- Используйте кондиционеры с фильтрами или очистители воздуха.
- Не сушите стираное бельё на улице.
- Заходя с улицы, сразу переодевайтесь и принимайте душ.
- При аллергии на споры грибков чаще проводите тщательную уборку, чтобы не было плесени, мойте холодильник, душ и ванную.
- Исключите из рациона аллергенные продукты, придерживайтесь диетического питания.
Для лечения симптомов аллергии необходимо провести обследование, чтобы определить вид аллергии. Для этого обратитесь к врачу-аллергологу, который назначит обследование. В таком случае назначаются кожные пробы, анализ антител lgE или провокационные стресс-тесты. После приходите на повторный прием с результатами для назначения лечения:
- от покраснения и текущих слёз помогут глазные капли;
- капли в нос для снятия отёчности и сужения сосудов;
- от общих симптомов и кожных реакций помогают антигистаминные препараты — их назначают в любом случае;
- серьёзного лечения требуют проявления аллергии со стороны горла и дыхательных путей: необходимо снять отёк, иначе человеку грозит удушье. Внутривенно вводятся гормоны-глюкокортикоиды и сульфат магния;
- при пищевой аллергии назначаются энтеросорбенты.
Полностью избавиться от болезни, к сожалению, невозможно. Вы можете только облегчить состояние и ограничить контакт с аллергеном. Если у вас сильная реакция — отёк Квинке или бронхиальная астма, возможно, лучше уехать на время в другой регион, где цветение ещё не началось. К концу весны концентрация аллергенов снизится, и вы вернетесь к привычному ритму жизни.
Аллергические заболевания – это целый комплекс нарушений работы иммунной системы. Они выражаются в гиперчувствительности к отдельным факторам. Вызвать преувеличенный иммунный ответ могут самые разные вещества. С некоторыми из них контакт можно ограничить: не заводить домашних животных, обрабатывать стены противогрибковыми составами, не употреблять определенные продукты.
Хуже положение тех, кто страдает аллергией на пыльцу растений. Избежать так называемой сенной лихорадки можно, разве что переехав в другой регион на сезон цветения. У аллергиков со стажем даже бывают особые календари. Они заранее готовятся к периоду цветения тех растений, на которые их организмы реагируют особенно остро, и принимают необходимые меры. Вот только ранняя весна путает все графики.
Что такое иммунопатологии?
Самое поразительное, что чрезмерное «усердие» защитных сил может привести к развитию иммунопатологий:
- Иммунодефицит — экстремально низкий иммунитет. Первичные (врожденные) иммунодефициты обусловлены генетическими дефектами. Вторичные иммунодефициты возникают на фоне истощения организма, сильнейшей интоксикации, тяжелых вирусных инфекций (ВИЧ, цитомегаловируса, вирусов Эпштейна-Барр, герпеса, гепатита), хирургических повреждений органов иммунной системы.
- Аутоиммунные процессы, при которых запускается производство аутоантител. Патология развивается в результате того, что система перестает отличать «чужаков» от «родных» клеток.
- Иммунологическая толерантность — инертность иммунитета к определенным видам антигенов (толерогенам) из-за потери способности их идентифицировать. Если при аутоиммунных нарушениях иммунная система агрессивно настроена против «всех подряд», то при толерантности она просто перестает реагировать, например, на инфекции, раковые клетки.
Еще одно нарушение иммунологической реактивности — аллергия. Это неадекватный ответ системы на воздействия внешней среды, контакты с веществами, которые не представляют опасности.