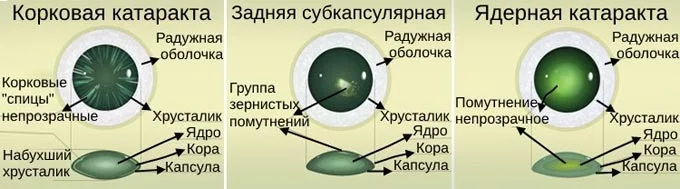
- Патогенез и симптомы: катаракты глаза
- Удаление вторичной катаракты
- Удаление вторичной катаракты лазером
- Интраокулярная линза (искусственный хрусталик
- Методика лечения и прогноз
- Профилактика и лечение катаракты
- Глаукома
- Что делать в домашних условиях
- Причины развития
- Как образуется катаракта?
- Описание
- Что это такое
- Что такое катаракта у котов
- Вторичная катаракта — лечение лазером в Москве
- Капли для хрусталика или профилактика катаракты
- Диагностика
- Как врождённая катаракта проявляется у взрослых людей
- Как моя кошка заболела катарактой?
- Методы лечения катаракты
- Мидриатики
- Кортикостероиды
- Антибиотики
- Пиреноксин
Патогенез и симптомы: катаракты глаза
Гипертриглицеридемия и гипергликемия увеличивают риск развития задней субкапсулярной катаракты в раннем возрасте
Патофизиология катаракты недостаточно изучена. Развитие заболевания сопровождается множеством сложных взаимодействий между различными физиологическими процессами. По мере старения хрусталика его вес и толщина увеличиваются, а адаптивная мощность уменьшается. Вследствие добавления новых кортикальных слоев центральное ядро сжимается — развивается склероз ядра. Постепенно химическая структура протеинов хрусталика изменяется, и они окрашиваются в буро-желтый цвет, что сопровождается нарушением прозрачности и изменениями рефракционного показателя.
Катаракта отличается упорно прогрессирующим течением. По данным исследований, оценивающих прогрессию заболевания в течение 9 лет, кумулятивная (накопленная) частота прогрессирования составила:
- при корковой катаракте 22 %;
- при ядерной катаракте 17,8 %;
- при заднекапсулярной катаракте 25,8 % .
Как проявляется катаракта? Самый распространенный признак — снижение остроты зрения. Больные отмечают нарушение светочувствительности, появление бликов в изображении. Прогрессирование катаракты увеличивает диоптрическую силу хрусталика, вследствие чего развивается близорукость от легкой до умеренной степени. Кроме того, может появляться монокулярная диплопия (двоение зрения при видении одним глазом), которая не корректируется очками или контактными линзами.
Удаление вторичной катаракты
Для уточнения диагноза и исключения иных причин ухудшения зрительных функций офтальмолог производит тщательное обследование, требующее расширения зрачка.
В обязательном порядке определяют:
остроту зрения и рефракцию;
уровень внутриглазного давления;
состояние передних оптических сред и положение интраокулярной линзы;
возможные изменения на глазном дне.
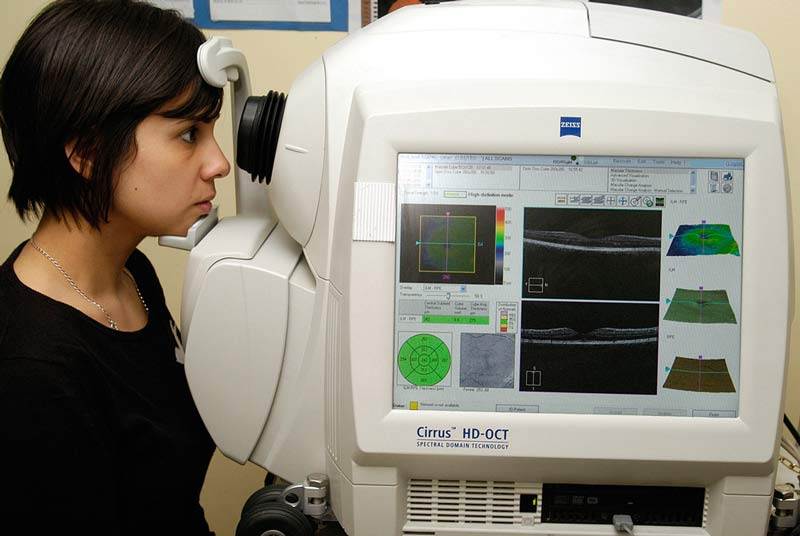
В сомнительных случаях, когда наблюдается значительное снижение зрения, а капсула хрусталика относительно прозрачная, могут понадобиться дополнительные обследования – периметрия, ретинография, оптическая когерентная томография (ОКТ) сетчатки и т.д.
Объем диагностических мероприятий перед удалением катаракты вторичной для каждого пациента индивидуален и определяется лечащим врачом.
При определении вторичной катаракты как основной причины жалоб показано ее удаление – дисцизия – в плановом порядке.
Противопоказания к удалению катаракты вторичной:
острые воспалительные процессы в глазном яблоке, в том числе период обострения хронических. После купирования воспаления возможно проведение YAG-лазерной дисцизии;
высокие цифры внутриглазного давления. Фотодеструктивную операцию выполняют после компенсации ВГД;
смещение (дислокация) интраокулярной линзы. Вопрос решают индивидуально после консультации микро- и лазерного хирургов;
помутнение передних светопреломляющих сред (рубцы, дистрофические процессы или отек в роговице и т.п.);
наличие новообразованных сосудов в зоне операции;
психофизические особенности пациента, которые помешают правильному положению и неподвижности при выполнении вмешательства.
Удаление вторичной катаракты лазером
Механическое (ручное) вторичное удаление катаракты практически не применяется, исключения составляют чрезвычайно толстые «пленки» – свыше 1.2 мм. С 1970-х годов в офтальмологических клиниках для лечения вторичной катаракты используют иттрий-алюминиево-гранатовый лазер (Nd:YAG).
Удаление катаракты вторичной лазером происходит амбулаторно и не требует сбора анализов. Процедура безболезненная, занимает несколько минут.
В день операции, после тонометрии, пациенту закапывают капли, расширяющие зрачок и дают таблетку диакарба для профилактики подъема внутриглазного давления. Полный мидриаз достигается через 40-60 минут. После этого закапывают средства местной анестезии.
Удаление вторичной катаракты лазером выполняют в положении сидя, важное условие – неподвижное положение головы и глазного яблока (подбородок не сдвигать, лоб прижать к головному упору, смотреть прямо перед собой). Во время операции к «замороженной» поверхности глаза приставляется офтальмологическая линза, ощущаются яркие вспышки света, слышны негромкие щелчки работы лазерной установки. Вмешательство может сопровождаться чувством легкого покалывания
Длительность процедуры – 5-10 минут
Вмешательство может сопровождаться чувством легкого покалывания. Длительность процедуры – 5-10 минут
Во время операции к «замороженной» поверхности глаза приставляется офтальмологическая линза, ощущаются яркие вспышки света, слышны негромкие щелчки работы лазерной установки. Вмешательство может сопровождаться чувством легкого покалывания. Длительность процедуры – 5-10 минут.
Зрение восстанавливается в тот же день по мере сужения зрачка – за 4-8 часов. В редких случаях процесс может затянуться до недели. Контрольные осмотры проводят на следующий день после удаления вторичной катаракты лазером и через 2 недели.
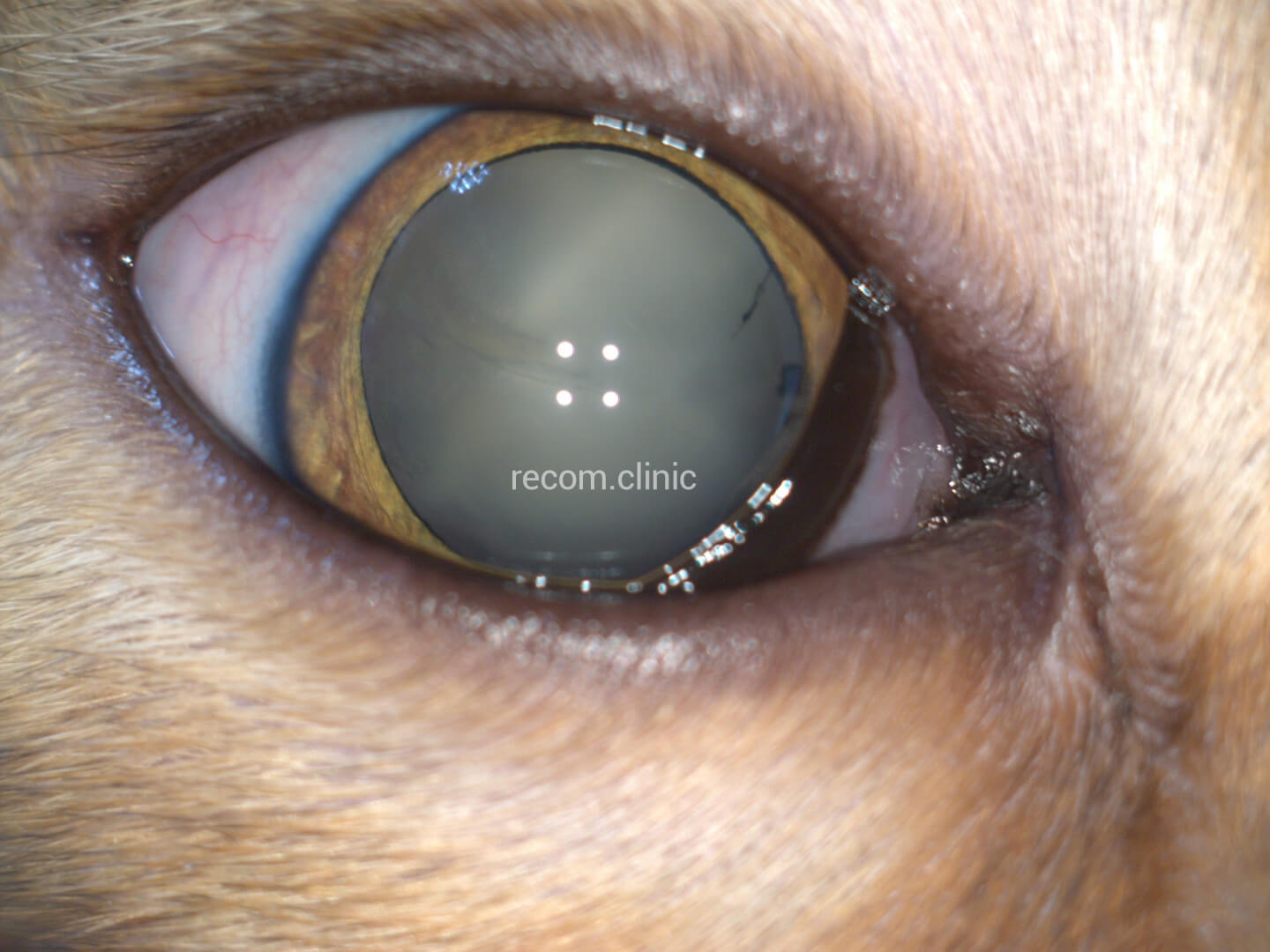
Интраокулярная линза (искусственный хрусталик
Самый удобный, надежный и эффективный способ восстановления зрения после удаления катаракты – это имплантация искусственного хрусталика (интраокулярной линзы).
Интраокулярная линза по свойствам сходна с естественным хрусталиком. Она очень надежна и может простоять в глазу всю жизнь.
В клинике имеется широкий выбор искусственных хрусталиков различных отечественных и зарубежных производителей.
Мультифокальные (аккомодирующие) линзы позволяют хорошо видеть как на ближнем, так и на дальнем расстоянии.
Торические линзы необходимы тем пациентам, у которых имеется роговичный астигматизм.
Линзы с желтым фильтром защищают сетчатку от ультрафиолетового и опасной части синего спектра света.
Методика лечения и прогноз
К сожалению, катаракта не лечится. Качество зрения неизбежно будет снижаться. Однако предотвратить слепоту можно с помощью медикаментозной терапии. Чем раньше она начнёт проводиться, тем дольше животное останется зрячим.
Лечение направлено на борьбу с основным заболеванием, вызвавшем катаракту. Так, если помутнение хрусталика спровоцировано инфекцией, назначаются антибиотики. При сахарном диабете контролируется и отслеживается уровень сахара в крови. При травмах нередко требуется хирургическое вмешательство.
Приостановить дегенеративные процессы в оптической системе глаз призвана консервативная терапия с использованием капель Вицеин, Тауфон, Витафакол, Каталин, Квинакс. Действие этих препаратов заключается в активизации обменных процессов, улучшении питания тканей, замедлении осаждения белковых структур в хрусталике.

Лечение проводится курсами (по 30 дней с последующим перерывом в 1 месяц) под контролем офтальмолога, так как возможны осложнения. Капли закапываются два раза в день по одной капле в каждый глаз.
Обязательным элементом лечения является витаминотерапия для укрепления иммунитета. Кошки с катарактой должны получать витамины С, В2.
Существуют и оперативные методы лечения катаракты у кошки — экстракапсулярная резекция, интракапсулярная резекция, факоэмульсификация. Однако нужно понимать, что проводятся они далеко не во всех клиниках и стоят очень дорого. К тому же некоторые из них имеют высокие риски повторного развития заболевания.
Профилактика и лечение катаракты
На сегодняшний день вопрос о профилактике катаракты остается нерешенным и вызывает много споров.
Возможно проведение профилактических инстилляций (закапывания) в глаза препаратов, которые улучшают обменные процессы и замедляют процессы помутнения вещества хрусталика. Такие препараты назначаются только после проведения обследования врачом-офтальмологом.
Единственный способ лечения катаракты является ХИРУРГИЧЕСКИЙ.
Показание к хирургическому лечению катаракты является стойкое снижение остроты зрения, ограничивающее трудоспособность, доставляющее дискомфорт и снижающее качество жизни человека.
Сейчас существует несколько хирургических способов лечения катаракты, наиболее широкораспространенным среди которых является:
ультразвуковая факоэмульсификация катаракты
Этот метод хирургического лечения является в настоящее время «золотым стандартом» катарактальной хирургии. Данная операция производится при помощи ультразвукового прибора, наконечник которого вводится в переднюю камеру глаза через микроразрез (до 2,5 мм). После удаления мутного хрусталика эластичная интраокулярная линза (ИОЛ) или, как ее называют еще – «искусственный хрусталик» имплантируется через этот же разрез в сложенном состоянии, разворачиваясь в капсульном мешке.
Преимуществами способа являются:
- безболезненность процедуры
- время проведения операции менее получаса
- местная капельная анестезия
- отсутствие хирургических швов
- минимизация риска кровотечений, воспалений в связи с маленьким разрезом
- возможность проведения лечения в амбулаторном режиме.
экстракапсулярная экстракция катаракты
Данное хирургическое вмешательство считается более травматичным и применяется в далекозашедших случаях зрелой катаракты, когда недостаточно воздействия ультразвуком, чтобы удалить помутневший хрусталик.
Этот способ характеризуется большим разрезом роговицы и разрезом передней капсулы хрусталика, через которые ядро хрусталика и его массы выводятся из глаза и замещаются интраокулярной линзой (ИОЛ). Операция заканчивается наложением швов, что может привести к послеоперационному астигматизму.
интракапсулярная экстракция катаракты
Данный вид хирургического лечения катаракты характеризуется удалением хрусталика вместе с его сумкой, является травматичным и используется крайне редко, при невозможности осуществления первых двух способов хирургического лечения катаракты.
В нашем офтальмологическом отделении производятся все необходимые предоперационные обследования для лечения катаракты, и специалисты отделения владеют всем арсеналом оперативных вмешательств.
Телефон для записи на прием: 8(499) 968-69-12 или 8 (926) 465-16-76
Глаукома
Глаукома — это группа патологических состояний, поражающих зрительный нерв. Когда жидкость обеспечивающая обменные процессы, называемая водянистой влагой, накапливается в глазу и вызывает повышение внутриглазного давления (ВГД).
Это происходит, когда происходит перепроизводство водянистой влаги, либо ваша трабекулярная сеть (ткань, через которую эта жидкость вытекает из глаза) блокируется.
Высокое внутриглазное давление (ВГД) вызывает повреждение зрительного нерва, что, в свою очередь, вызывает потерю зрения.
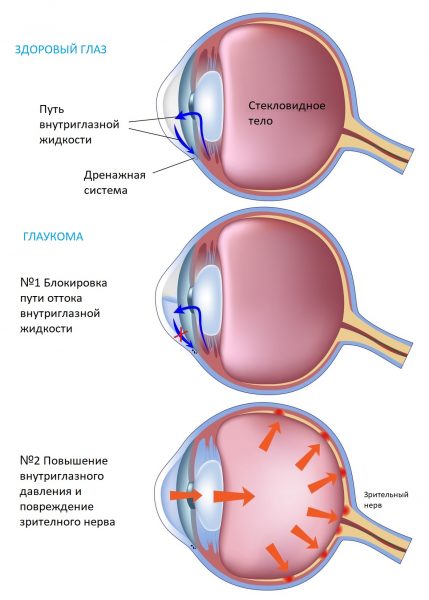 Рис.1 Механизм развития глаукомы
Рис.1 Механизм развития глаукомы
Типичные симптомы глаукомы включают:
- Слепые пятна или в вашем периферическом (боковом) или центральном зрении
- Туннельное зрение (как через «подзорную трубу», на поздних стадиях)
- Боль в глазах, тошнота и/или рвота (при остром приступе глаукомы)
- Затуманенное зрение и ореолы вокруг источников света
Без лечения (нормализации ВГД) человек слепнет.
 Рис.2 Изменение полей зрения при прогрессировании глаукомы (слева направо)
Рис.2 Изменение полей зрения при прогрессировании глаукомы (слева направо)
Для диагностики глаукомы необходимо пройти специфические обследования глаз:
- Тонометрия (измерение внутриглазного давления)
- Оптическую когерентную томографию (ОКТ) зрительного нерва
- Периметрию (определение полей зрения)
- Гониоскопию (исследование угла передней камеры глаза) и пахиметрию (определение толщины роговицы)
Что делать в домашних условиях
Задача хозяина — обеспечить максимально комфортные условия проживания своему питомцу. Как и человек, больное животное нуждается в ласке, заботливом отношении, внимании. Кот, теряющий зрение, будет чувствовать себя гораздо увереннее, если будет чувствовать поддержку людей.
Если домашнему питомцу проводили операцию, после неё последует длительный реабилитационный период. Восстановление включает в себя использование антибактериальных препаратов, офтальмологических капель, снимающих отёчность роговицы и болезненные ощущения.
Чтобы кот не расчёсывал глаза и не занёс инфекцию, на него надевают специальный воротник. Состояние прооперированной кошки оценивает ветеринарный специалист: осмотры проводятся ежемесячно в течение полугода.

Причины развития
Причин развития катаракты достаточно много. В основном выделяют:
- Возрастные изменения;
- Травмы глаза механические;
- Травмы профессиональные, связанные в лучевым воздействием– ИК-лучами, радиацией или рентгеновским излучением;
- Офтальмологические болезни глаз, например, глаукома и так далее;
- Воспалительный процесс в сосудах мембраны;
- Токсическое воздействие, например, при приеме препаратов против малярии, амидарона, кортикостероидов;
- Общие болезни вроде сахарного диабета, нарушения метаболизма, гипотиреоза.
Если причины развития патологии продолжают влиять на работу глаз, то катаракта прогрессирует быстрее. Поэтому в первую очередь больным предлагают устранить вероятные факторы риска.
Как образуется катаракта?
Хрусталик глаза – прозрачная линза, которая находится между стекловидным телом и радужной оболочкой. Наша линза обладает способностью пропускать и преломлять световые лучи, фокусируя их на сетчатке.
Пока человек молодой, у него прозрачный и эластичный хрусталик глаза, который легко фокусируется и изменяет свою форму. Благодаря этой «настройке резкости» мы хорошо видим на далеком и близком расстоянии.
После 37-40 лет происходит ослабление зрения в результате снижения эластичности хрусталика и его способности к аккомодации. Такое ухудшение зрения корректируется с помощью очков или линз.
После 60 лет начинается возрастное затуманивание зрения, которое появляется в результате общих процессов старения организма (распад клеток – метаболизм – начинает превышать восстановление – регенерацию).
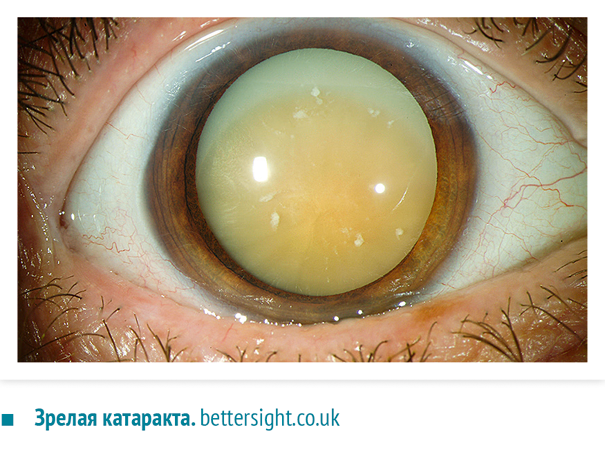
При катаракте хрусталик частично или полностью мутнеет и начинает пропускать только часть световых лучей, поэтому изображение становится размытым. Обычно заболевание развивается в течение нескольких лет, но в некоторых случаях катаракта может «созреть» и за несколько месяцев.
Чаще всего катаракта встречается у пожилых мужчин и женщин, но может развиться даже в детском возрасте, поэтому так важно проходить регулярное офтальмологическое обследование. При постановке диагноза «катаракта» необходимо немедленно начать лечение, даже если серьезного ухудшения зрения еще не произошло
Болезни свойственно прогрессировать, и отсутствие своевременной терапии может привести к полной слепоте. Именно катаракта занимает первое место среди болезней, приводящих к абсолютной потере зрения
При постановке диагноза «катаракта» необходимо немедленно начать лечение, даже если серьезного ухудшения зрения еще не произошло. Болезни свойственно прогрессировать, и отсутствие своевременной терапии может привести к полной слепоте. Именно катаракта занимает первое место среди болезней, приводящих к абсолютной потере зрения.
Описание
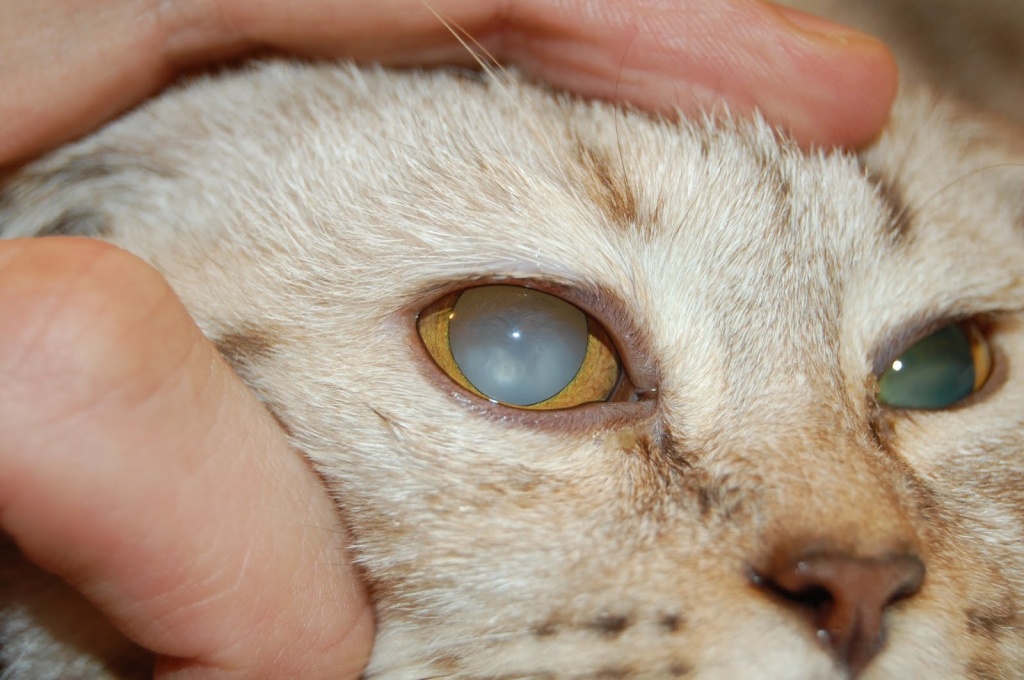
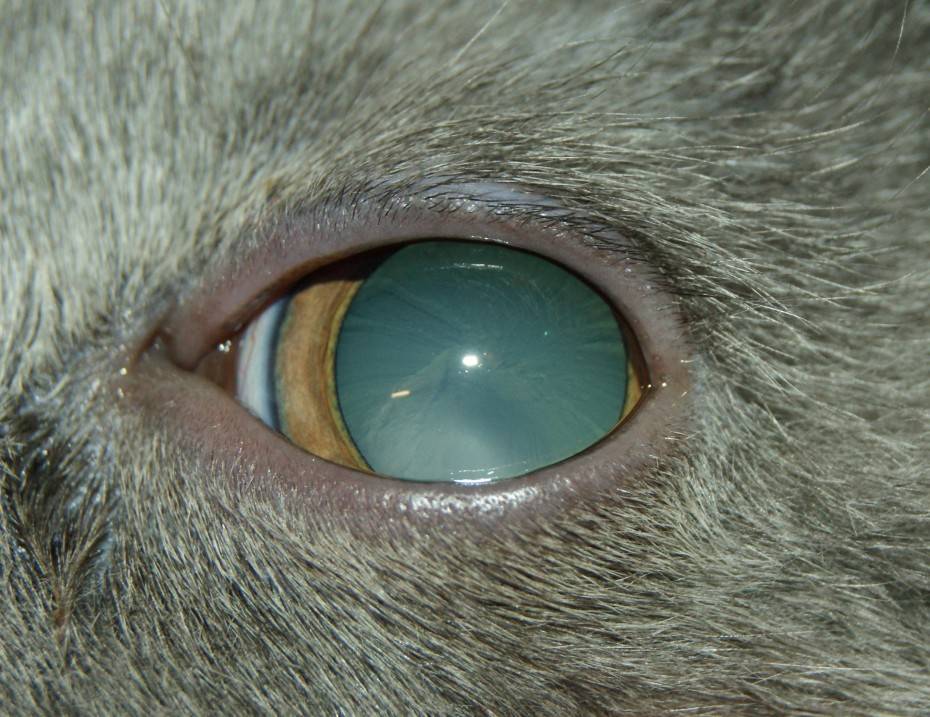
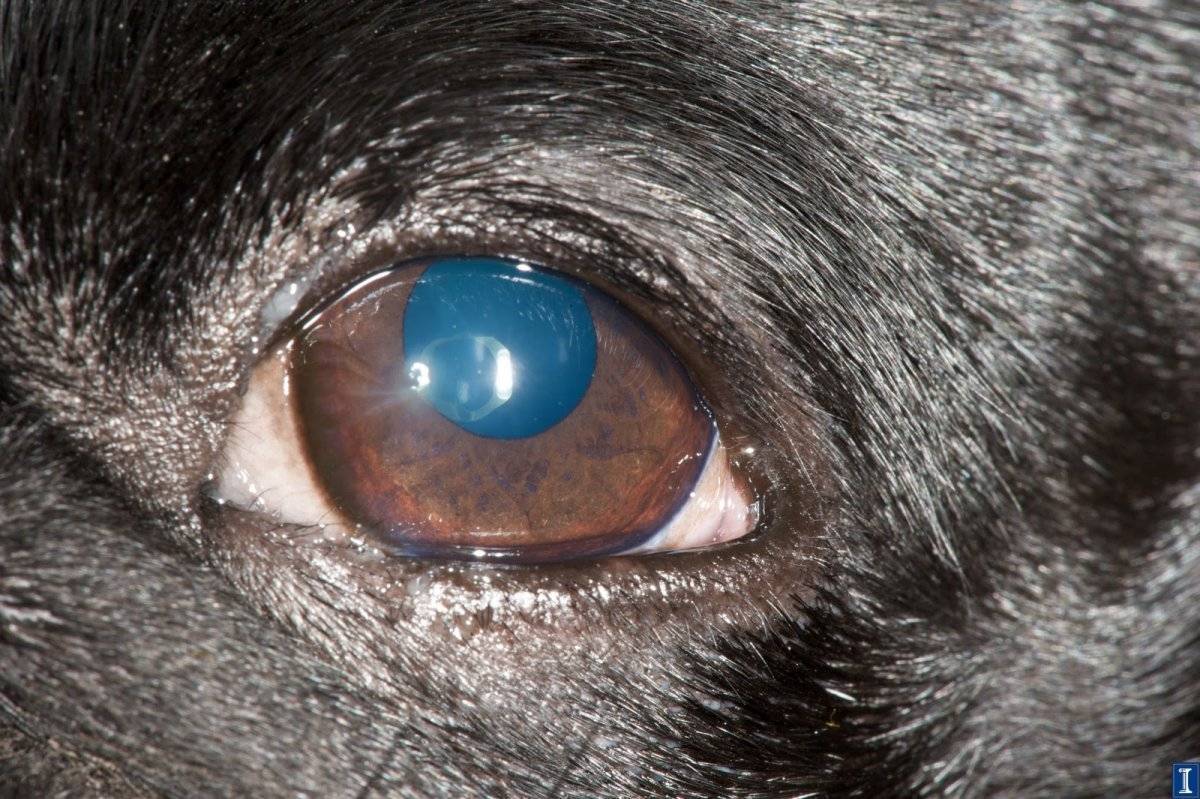
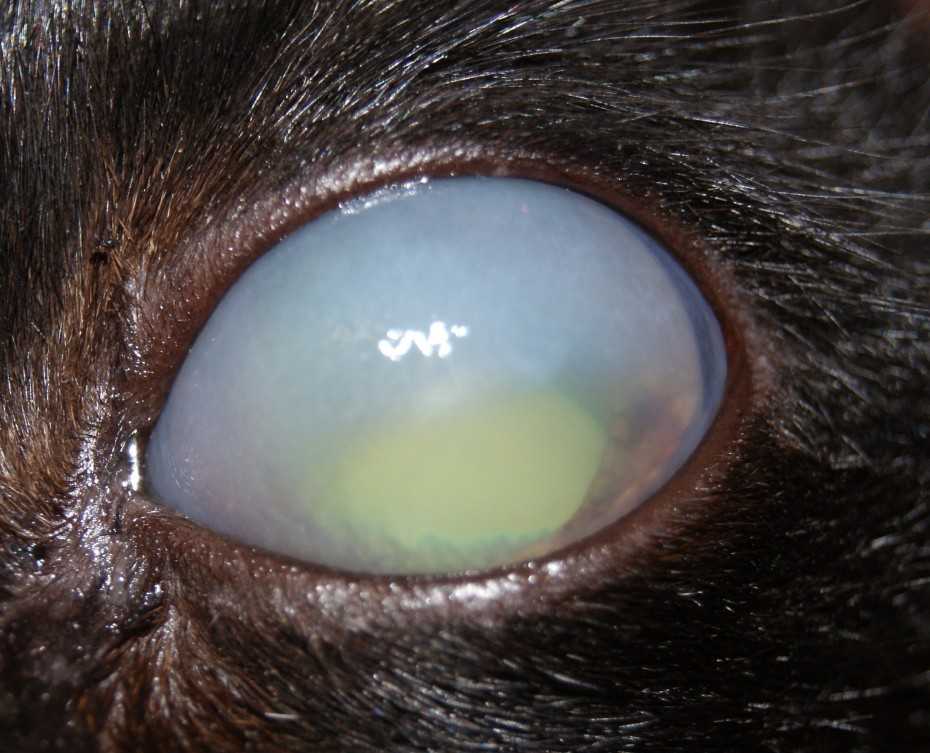
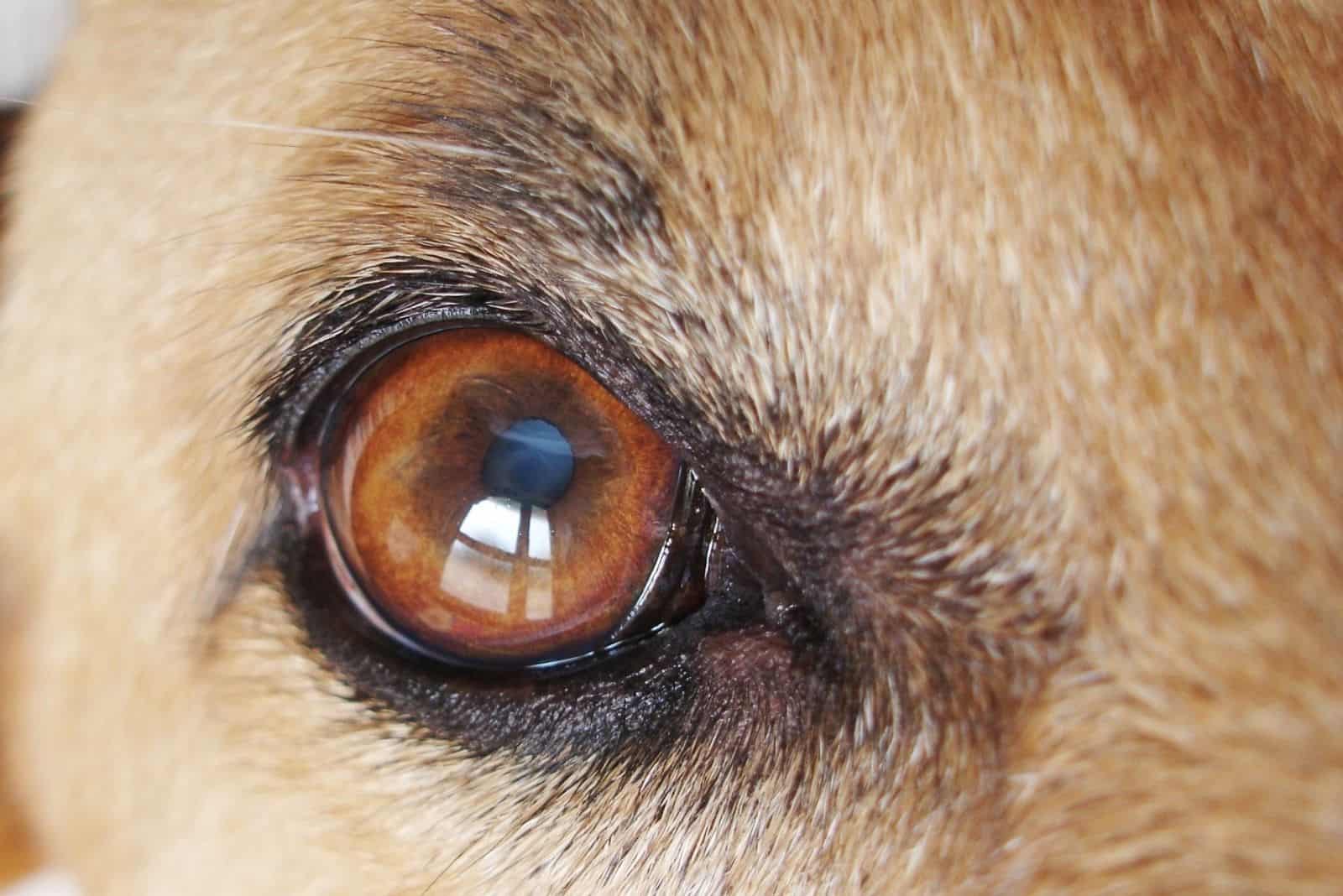
В норме зрачок абсолютно черный. Это отверстие, с помощью которого радужка контролирует количество проникающего в глаз света. Далее луч проходит через прозрачный хрусталик, преломляясь и фокусируясь на сетчатке. Здесь свет полностью поглощается, поэтому зрачок кажется черным.
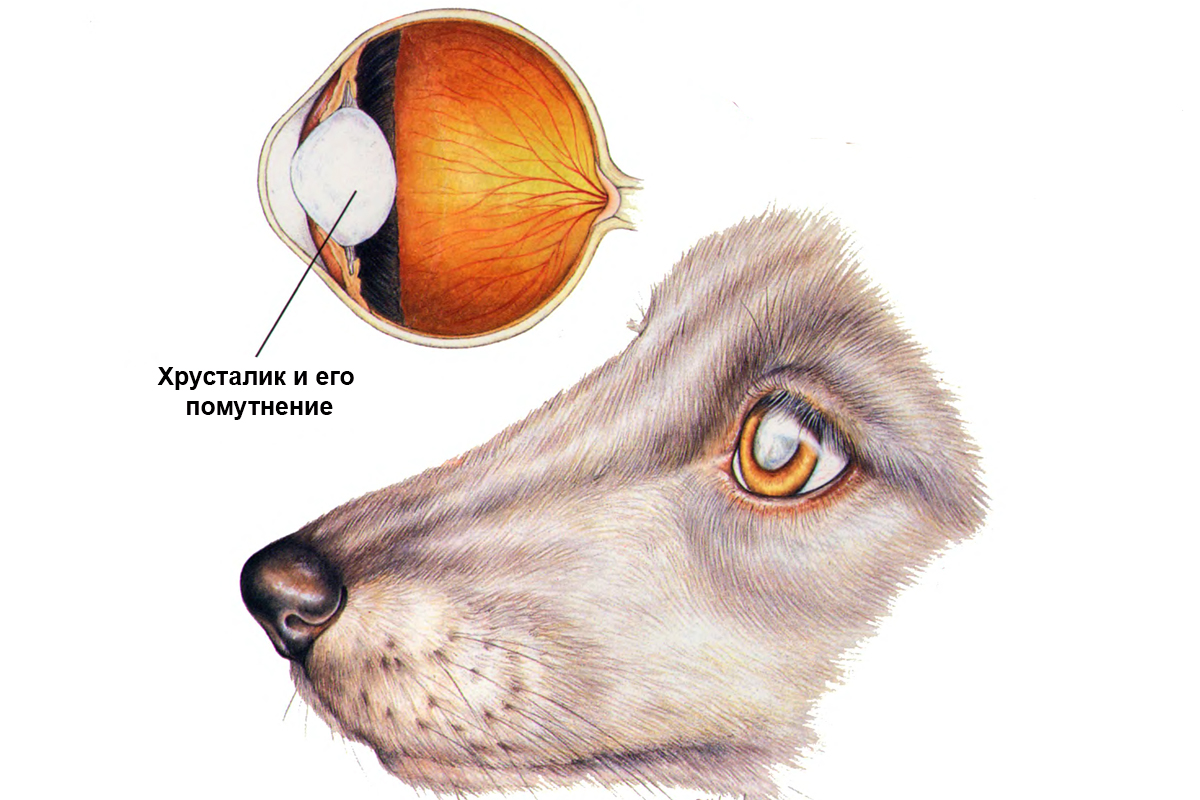
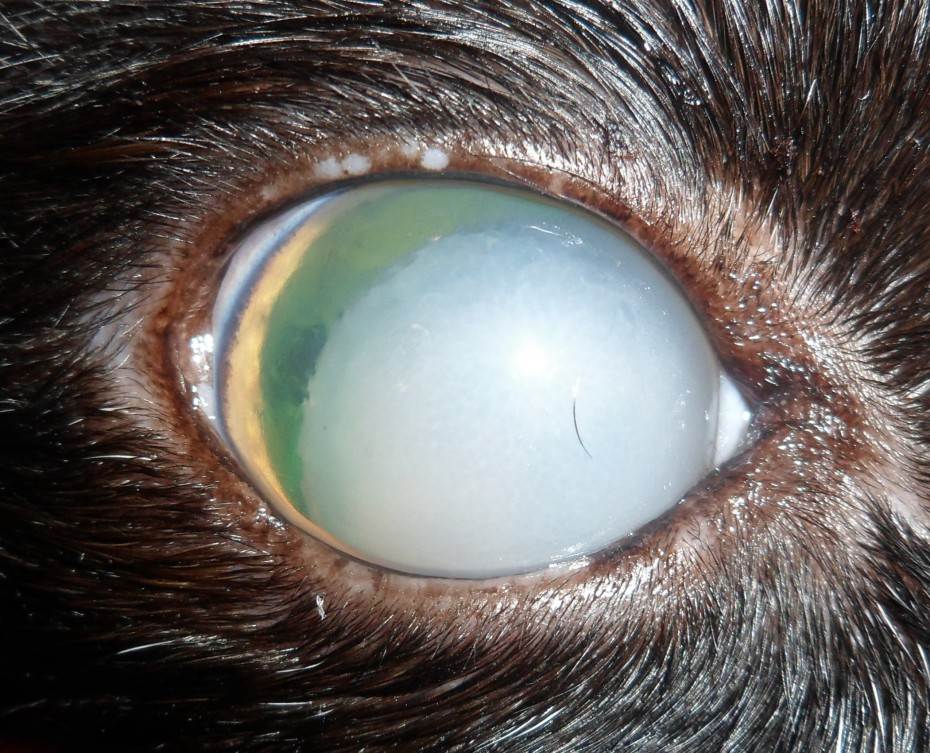
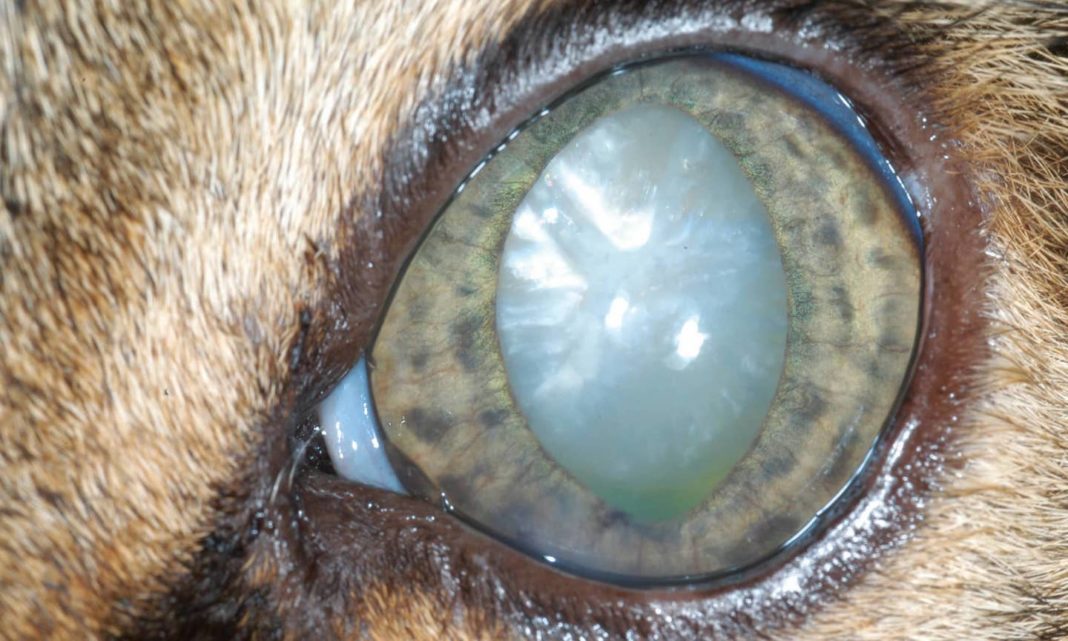
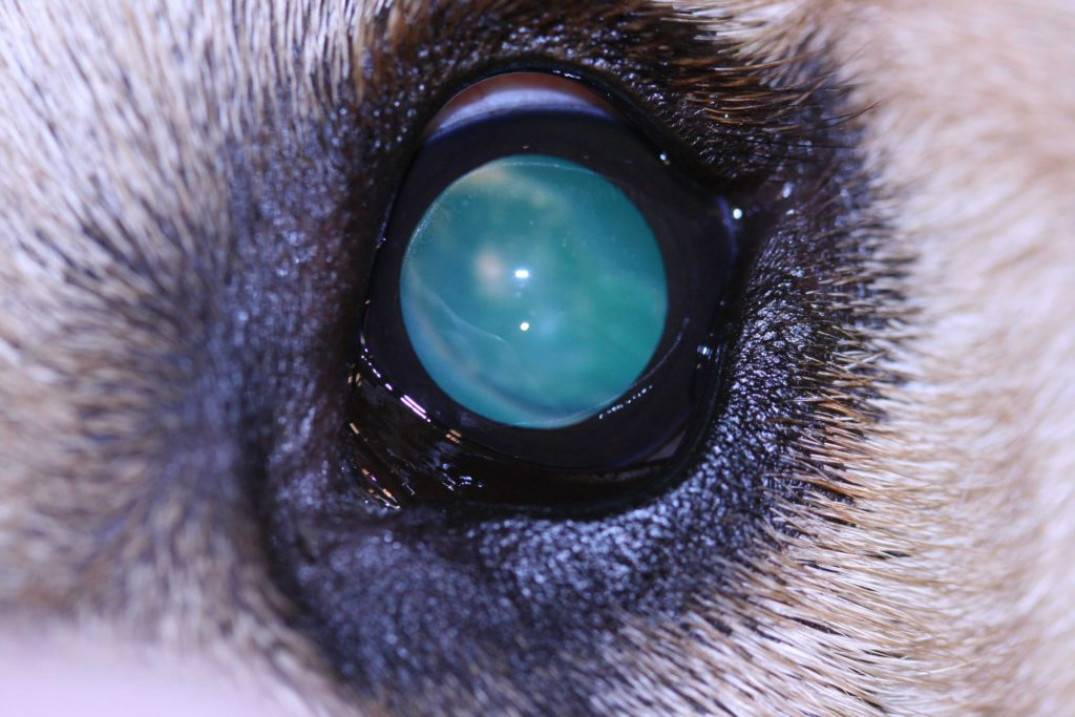
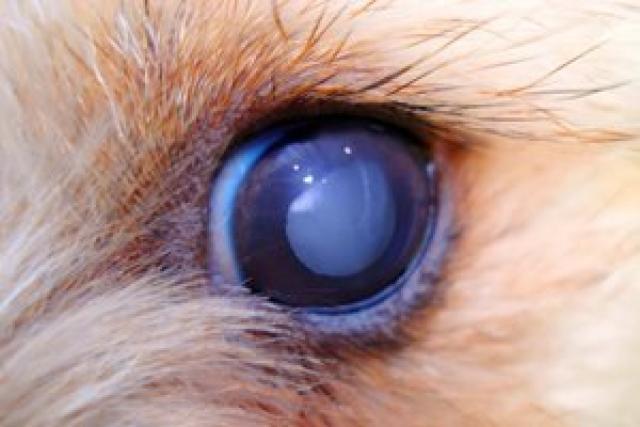
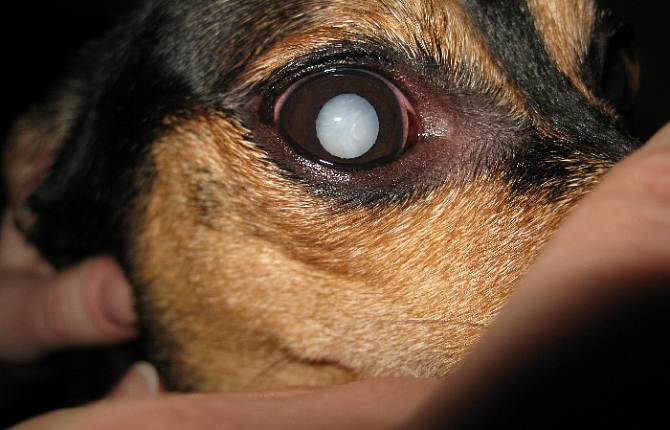
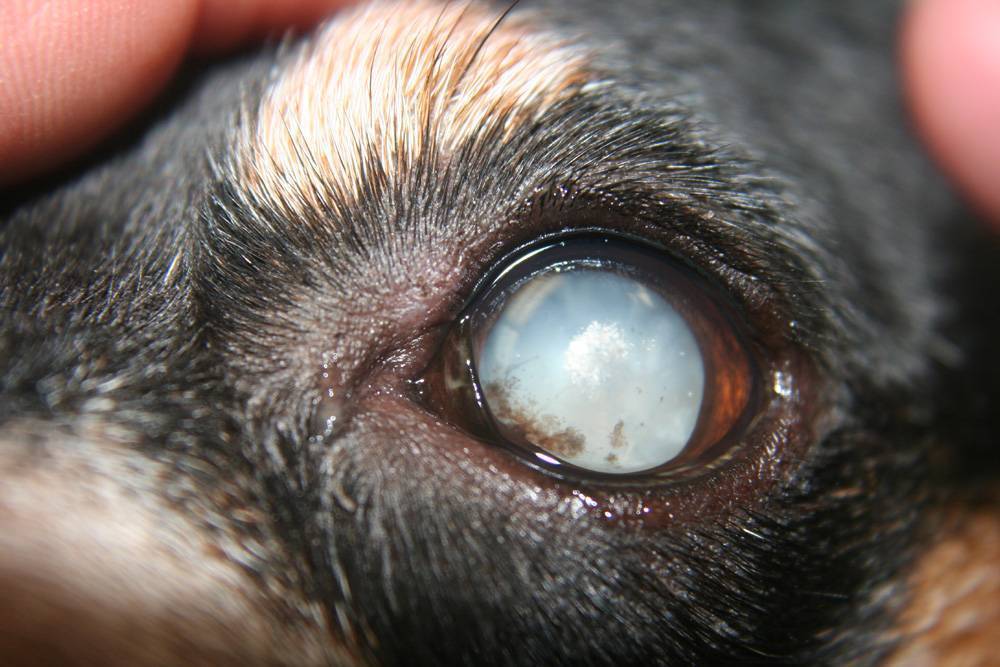
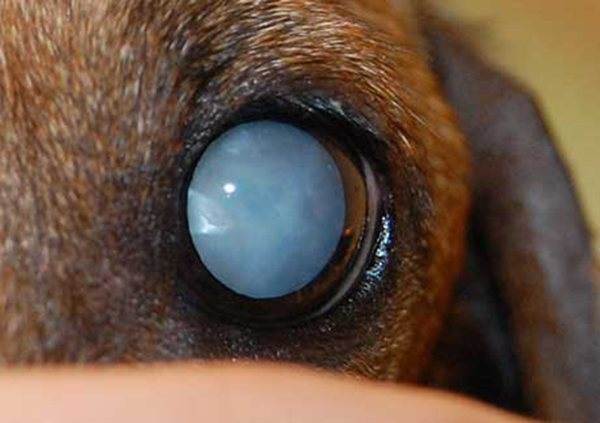
Хрусталик представляет собой двояковыпуклую линзу. Он гибок и подвижен – группа мышц меняет форму линзы в зависимости от расстояния до объекта. Это необходимо для нормального восприятия пространства. Катаракта у кошек – болезнь глаз, при которой хрусталик теряет эластичность и прозрачность.
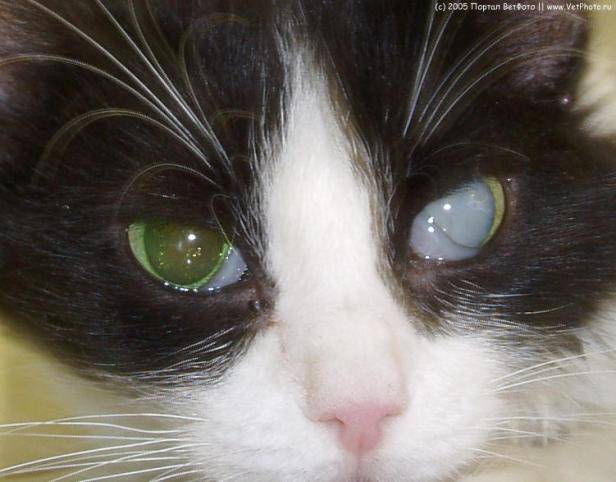
Свет отражается от мутной линзы, что выглядит как белесый или сероватый зрачок. На самом деле сквозь отверстие в радужке теперь виден хрусталик. Помутнение происходит из-за необратимого изменения белков – денатурации. Неоднородная структура линзы препятствует проникновению света на сетчатку, искажая изображение.
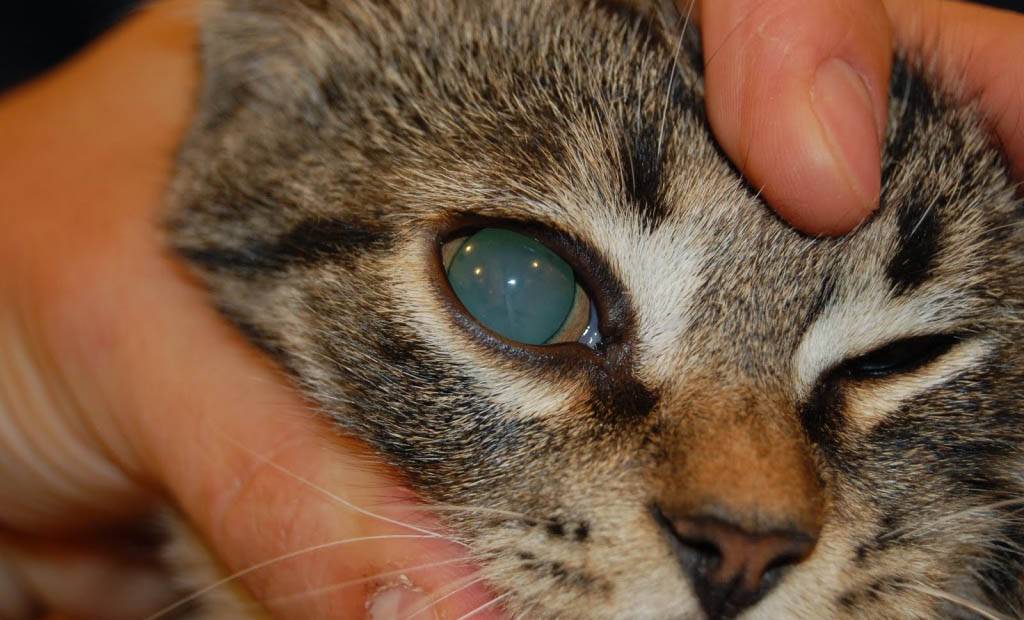
Это прогрессирующая болезнь глаз – катаракта у кошек, за редким исключением, приводит к слепоте. Поражает один глаз или оба, развивается на разных глазах синхронно или по-разному. Страдают питомцы всех возрастов, породистые и беспородные. Установлена склонность у персов, экзотов, шотландцев, британцев, метисов с укороченным черепом.
Что это такое
Катаракта – это заболевание глаз, при котором происходят изменения в хрусталиках, приводящие к их помутнению. Все это приводит к тому, что животное видит нечеткое или расплывчатое изображение, размытые контуры и плохо ориентируется в пространстве.
Важно: если своевременно не диагностировать болезнь, то развивается воспаление глазного яблока, а в дальнейшем слепота. ВидыУ любых кошек катаракта подразделяется на два вида:

Врожденный – диагностируется у котят при рождении. При этом типе заболевания все патологии глазных хрусталиков начинаются в момент внутриутробного формирования плода
Причинами, влияющими на появление животных, с врожденной катарактой ветеринары называют:
отравления кошки во время вынашивания потомства;
инфекционные болезни в первой половине беременности;
глисты. Важно: 5% полностью здоровых кошек могут произвести на свет котят с патологиями глаз.
Приобретенный – начинает развиваться в любые периоды жизни кота и по многим провоцирующим факторам.
Важно: приобретенная катаракта чаще диагностируется у питомцев старше 5 – 6 лет. Ветеринарами также выделяются дополнительные виды:
- Истинный – повреждение внутренней зоны глаза или всей капсулы хрусталика.
- Ложный – воспаление глазного яблока, приводящее к образованию внешней пленки с серым налетом.
Важно: ложный вид ошибочно принимают за катаракту по схожим начальным симптомам.
Что такое катаракта у котов
Ясный и чёткий взгляд – показатель отличного зрения у вашего любимца. Как только вы замечаете, что взгляд тускнеет и глаза как будто заволакивает пеленой, то незамедлительно отправляйтесь на проверку к ветеринару. Все это является симптомами очень опасного заболевания – катаракты.
Катаракта – нарушение зрительной функции, которое связано с потемнением хрусталика. Хрусталик в норме должен быть прозрачным, чтобы свет в нем преломлялся без искажений. Только в этом случае мозг животного получает четкое изображение. Таким образом, при помутнении хрусталика свет не преломляется и изображение получается размытым или вообще не доходит до мозга животного. Это очень распространённая патология, которая может быть как врожденной, так и приобретённой. До сих пор врачам неизвестна причина рождения котят, больных катарактой.
Вторичная катаракта — лечение лазером в Москве
Лазерная дисцизия вторичной катаракты проводится амбулаторно в лазерном кабинете офтальмолога. Госпитализация в стационар для того вмешательства не требуется.
Удаление вторичной катаракты проводится под местной анестезией. За 30-60 минут до операции пациенту закапывают в глаз анестезирующие и расширяющие зрачок капли. Пациент должен удобно расположиться в кресле перед щелевой лампой
Особое внимание следует уделить фиксации головы в правильном положении.
Во время процедуры пациент может слышать «щелчки», возникающие в результате работы YAG-лазера, а также видеть вспышки света. Пугаться этого не нужно. Иногда, для лучшей фиксации века и глазного яблока во время удаления вторичной катаракты врачи используют специальную контактную линзу, подобную гониоскопической. Такая линза имеет увеличительные свойства, что позволяет лучше визуализировать область задней капсулы хрусталика.
 | |
| Лечение вторичной катаракты | Лазерная дисцизия вторичной катаракты |
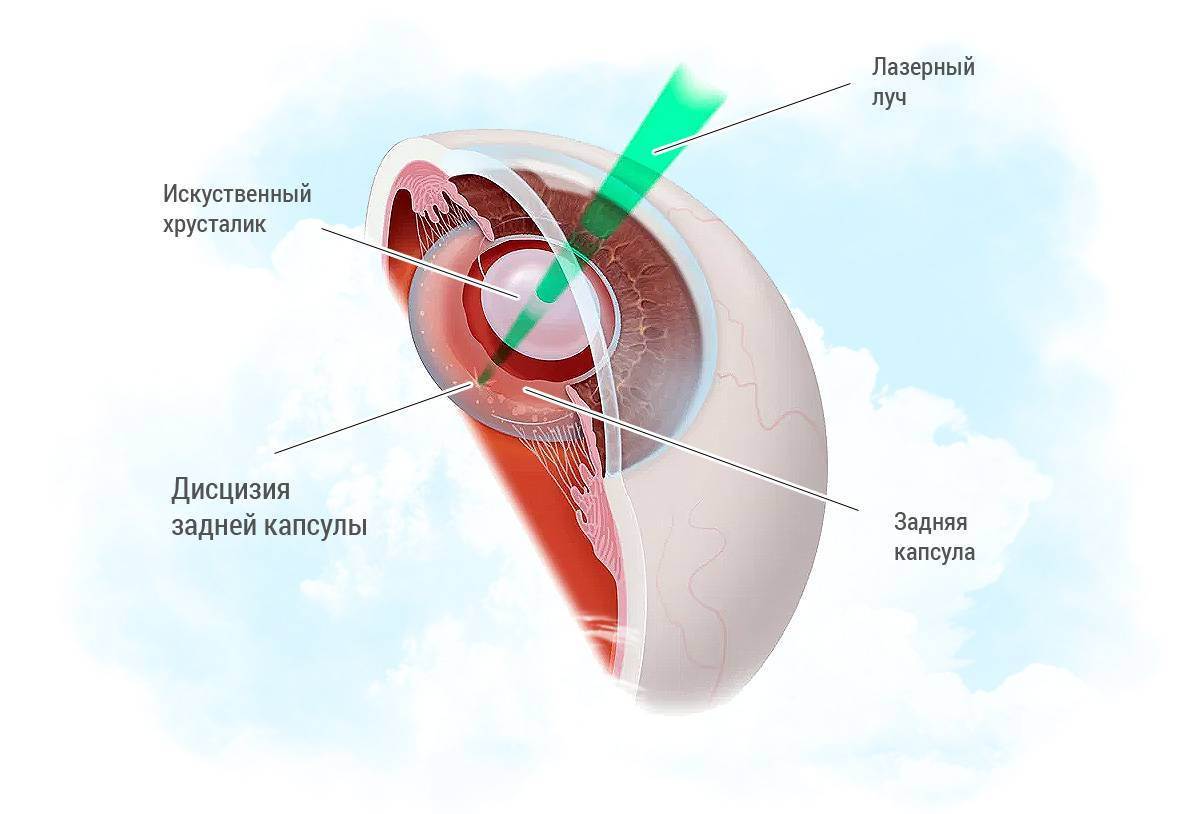
YAG-лазером выполняется округлый разрез в области задней капсулы. На этом вмешательство можно считать завершенным. По окончанию операции в глаз закапываются антибактериальные и противовоспалительные капли.
Несмотря на амбулаторный характер операции, лазерная дисцизия вторичной катаракты требует соблюдение определенного послеоперационного режима.
Послеоперационный период
Как и любая офтальмологическая операция YAG-лазерная дисцизия вторичной катаракты может иметь определенные осложнения. Наиболее частое – повышение внутриглазного давления. Контроль его необходим через 30 и 60 минут после удаления вторичной катаракты. Если имеет место допустимый уровень внутриглазного давления, то пациента отпускают домой с рекомендациями по применению местной противовоспалительной и антибактериальной терапии. Максимальный пик повышения внутриглазного давления наблюдается в первые три часа после лазерного лечения вторичной катаракты, нормализация его происходит в течение суток. Пациентам с глаукомой, а также имеющим тенденцию к гипертензии, как правило, дополнительно назначаются гипотензивные капли и повторный осмотр офтальмолога на следующий день после лазерной капсулотомии.
Второе по частоте потенциальное осложнение – развитие переднего увеита. Предупредить его можно местным применением антибактериальных и противовоспалительных средств. Купирование воспалительной реакции необходимо в течение недели после лазерного лечения вторичной катаракты. Поэтому капли после вторичной катаракты назначаются сроком на 5-7 дней. Другие возможные осложнения – отслойка сетчатки, отек макулы, повреждение или смещение искусственного хрусталика, отек роговицы и кровоизлияние в радужку после вторичной катаракты, встречаются крайне редко, и, как правило, являются погрешностями в технике проведения лазерной дисцизии вторичной катаракты.
После вторичной катаракты
При успешном выполнении дисцизии вторичной катаракты вне зависимости от метода капсулотомии максимальная острота зрения возвращается в течение 1-2 дней у 98% пациентов.
 | 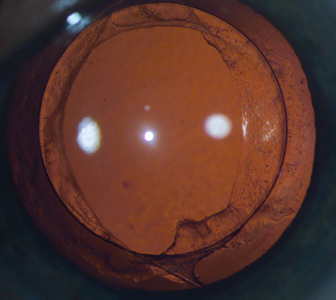 |
| Вторичная катаракта | После вторичной катаракты |
Присутствие мушек или плавающих точек перед глазами допустимо в течение нескольких недель после вторичной катаракты. Пугаться не стоит – они возникают из-за нахождения в поле зрения частиц разрушенной задней капсулы. Постепенно такие проявления исчезнут.
Присутствие мушек перед глазами в течение месяца и более или появление вспышек света и пятен перед глазами без внимания оставлять нельзя и необходимо обратиться к своему лечащему врачу. Врачебного контроля также требует постепенное снижение остроты зрения после выраженной положительной динамики.
В большинстве случаев, дисцизия вторичной катаракты протекает без осложнений и имеет хорошие отдаленные результаты. Опасаться такого вмешательства не следует. Абсолютно безболезненное и нетравматичное удаление вторичной катаракты поможет вернуть остроту зрения и значительно улучшить качество жизни.
Капли для хрусталика или профилактика катаракты
Самая распространенная причина катаракты — возраст. Вероятность помутнения хрусталика неумолимо растет от 1 % в 30–39 лет до 32–51 % к 70 годам жизни. Дополнительные факторы риска: наследственность, сахарный диабет, артериальная гипертония, ожирение, курение. Негативно повлиять на прозрачность хрусталика может излучение: микроволновое, рентгеновское и ультрафиолетовое. У людей, которые носят солнцезащитные очки, развитие катаракты замедляется.
В офтальмологии применяется несколько видов препаратов, предположительно способных замедлять прогрессирование катаракты. Безусловный долгожитель среди них — таурин. В его состав входит аминокислота, которая участвует в липидном обмене, нормализует функцию клеточных мембран, улучшает энергетические процессы. Эффективность таурина как антикатарактального средства не доказана клинически и подвергается большим сомнениям со стороны врачей. Однако экономичность препарата и его многолетнее применение в России обеспечивают ему неизменную популярность среди пожилых больных.
По сравнению с таурином глазные капли, содержащие азапентацен, имеют гораздо более высокую стоимость. Их действие основано на способности предохранять сульфгидрильные группы белков хрусталика от окисления и стимулировать рассасывание непрозрачных комплексов. Однако немалая доля скепсиса по поводу результатов лечения этим препаратом среди офтальмологов все же присутствует.
Известность в среде больных катарактой снискал и еще один, на этот раз комплексный препарат, в состав которого входят аденозин, никотинамид и цитохром С. По некоторым данным, он улучшает энергетический обмен в хрусталике и тем самым предотвращает развитие катаракты. Антикатарактальными свойствами предположительно обладают и капли, содержащие кальция и магния хлорид, никотиновую кислоту и аденозин. В инструкции к применению говорится, что препарат улучшает обмен веществ, кровоснабжение глазного яблока и трофику хрусталика, а также препятствует отложению белка в его тканях.
И все же чуть ли не единственным препаратом, продемонстрировавшим реальное замедление прогрессирования катаракты, на сегодняшний день пока остается пиреноксин. Он был создан в Японии еще в 50‑х годах прошлого века, но сохранил актуальность и по сей день.
Пиреноксин блокирует действие так называемых хиноидных веществ, которые принимают участие в денатурации водорастворимых белков хрусталика и, как следствие, в потере прозрачности. Эффективность пиреноксина была доказана в нескольких зарубежных и отечественных клинических испытаниях, и этот факт дает надежду миллионам больных катарактой избежать оперативного вмешательства.
Диагностика
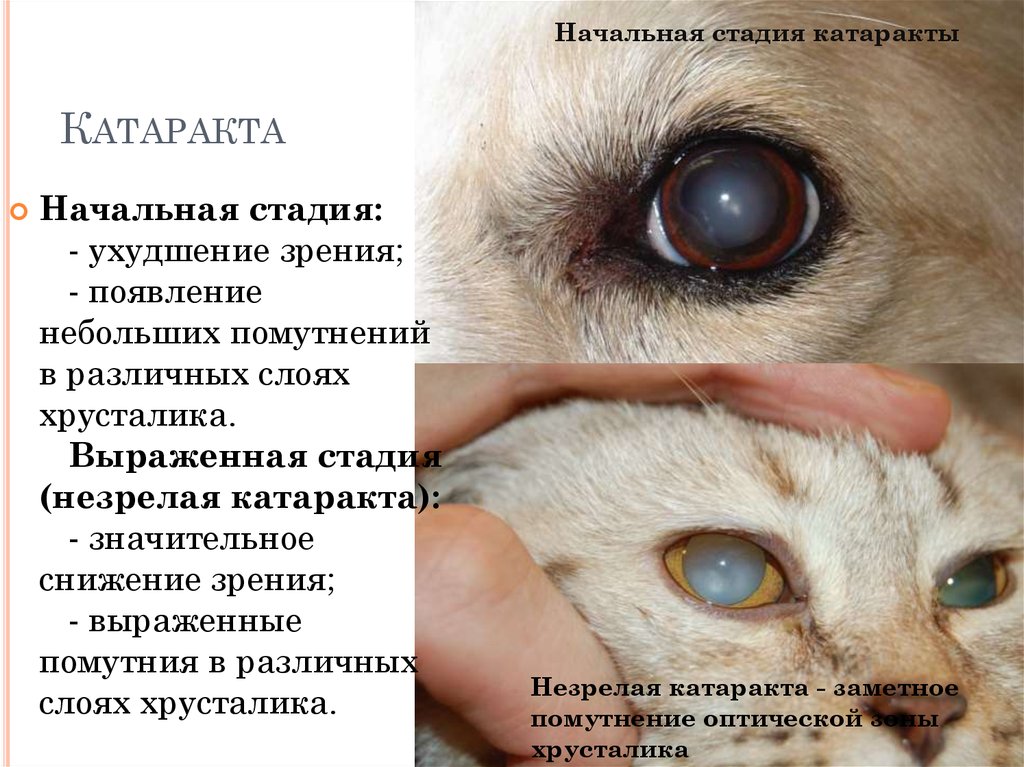
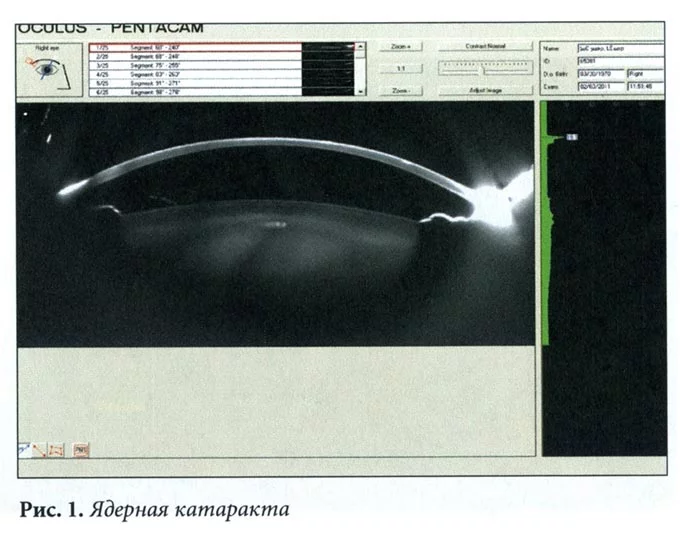
В самом начале развития патологии зрачок меняет оттенок. В помутневшем теле хрусталика возможно рассмотреть две половинки ядра. По мере прогрессирования болезни сформировывается единое ядро. Эти особенности патологии офтальмолог способен рассмотреть с применением щелевой лампы, для чего зрачок необходимо предварительно расширить специальными медикаментами.
Биомикроскопическое исследование позволяет с помощью отраженного света увидеть дефекты в области хрусталика, напоминающие масляные капли, а также маленькие кристаллики вокруг и в самом ядре. Это основные черты ядерной катаракты.
Как врождённая катаракта проявляется у взрослых людей
Врождённая катаракта способна начать давать симптомы как в детстве, так и во взрослом возрасте. Главная опасность данной патологии – это быстрое развитие. Это способно стать причиной слепоты, она возникнет в течение небольшого периода времени.
Болезнь будет проявляться следующими симптомами:
- человеку непросто различить красный и синий цвета;
- перед глазами возникает пелена, напоминающая туман;
- картинка может двоиться;
- в сумерках становится значительно тяжелее видеть.
Данные признаки способны неожиданно проявиться, даже если нет каких-либо причин. Ситуация будет быстро ухудшаться. Если пациент вовремя обратиться за помощью, ему удастся пройти лечение, подразумевающее использование капель. Они способны поспособствовать рассасыванию помутнения или замедлению прогрессирования болезни.
Когда катаракта уже запущена, а зрение значительно ухудшилось, придётся делать операцию. Её основная цель – это заменить проблемный хрусталик на искусственный. Через сутки зрение начнёт улучшаться. Человек не будет испытывать дискомфорт из-за того, что плохо видит. Правильное и своевременное лечение позволит избежать многих проблем в будущем.
Врождённая катаракта – это та патология, которую нужно быстро начинать лечить. Только в этом случае можно будет восстановить зрение и избежать полной слепоты.
Как моя кошка заболела катарактой?
Некоторые кошки имеют генетическую предрасположенность к катаракте. У некоторых пород кошек заболевание глаз может проявляться у более молодых кошек в возрасте до 5 лет. Напротив, у большинства кошек катаракта проявляется после 10 лет.
Эти породы кошек генетически наиболее склонны к развитию катаракты в течение жизни:
- гималайский
- Бирман
- персидский
- Бенгалия
- русская голубая
- Британская короткошерстная
Причин катаракты у кошек много, но наиболее распространенными являются травма и воспаление. Травма может быть после травмы головы, а воспаление может быть вызвано рядом кошачьих заболеваний, например, вирусом герпеса. Хотя диабет обычно является причиной катаракты у собак и людей, к счастью, диабетические кошки более устойчивы к катаракте, чем любой из них!
СВЯЗАННЫЙ: признаки того, что у вашей кошки может быть глазная инфекция
Ветеринар может диагностировать катаракту при тщательном осмотре глаз. Если возникнет вопрос, есть ли у вашей кошки катаракта, вас направят к ветеринарному офтальмологу.
Методы лечения катаракты
Доказательств эффективности фармакотерапии катаракты, направленной на замедление прогрессирования, предотвращение или обратное развитие заболевания, не существует. Исключение составляет пиреноксин (Каталин), который показал положительные результаты в замедлении прогрессирования ранних стадий старческой катаракты.
Медикаментозное лечение катаракты применяется в пред- и послеоперационный период с целью подготовки к хирургическому вмешательству и последующей успешной визуальной реабилитации.
Теория, предполагающая, что катаракта у пожилых пациентов (старше 55 лет) ассоциируется с дефицитом витаминов С и Е, не подтвердилась. Три масштабных проспективных рандомизированных исследования, которые изучали возможности применения пероральных витаминов С (500 мг), Е (400 ЕД) и бета-каротина (15 мг) в качестве средств, замедляющих прогрессирование старческой катаракты, не показали статистически значимый эффект этих препаратов.
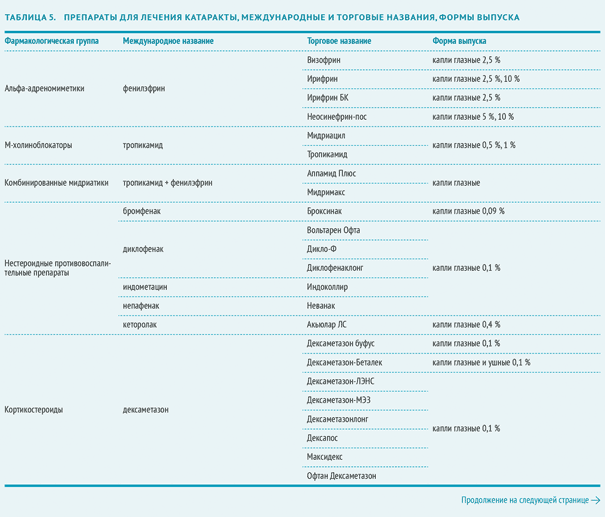
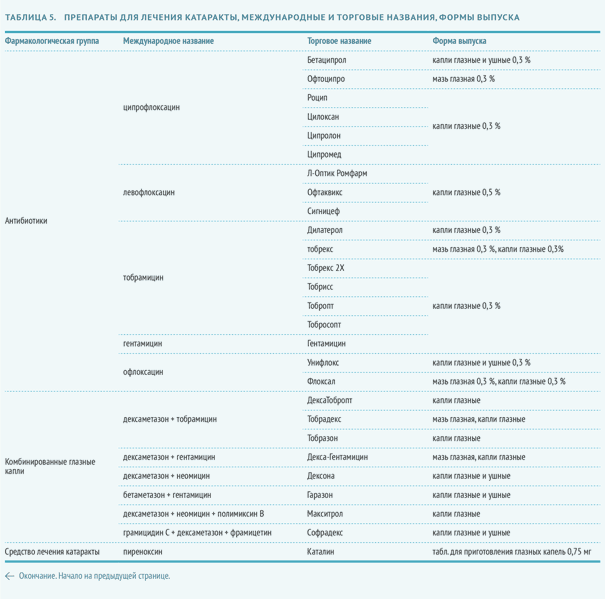
Мидриатики
Местные препараты, обеспечивающие максимальное расширение зрачка. При проведении операции по поводу экстракции катаракты используются мидриатики короткого действия: альфа-адреномиметик фенилэфрина гидрохлорид и м-холиноблокатор тропикамид.
Кортикостероиды
Помогают уменьшить и контролировать воспалительную реакцию после операции. Чаще всего применяется дексаметазон 0,1 % в форме глазных капель.
Антибиотики
Антибиотики широкого спектра действия в форме глазных капель применяются в качестве препарата, предупреждающего развитие бактериальной инфекции в послеоперационный период.
Пиреноксин
Пиреноксин замедляет прогрессирование на начальных стадиях катаракты. Эффективность и особенности механизма действия пиреноксина показаны в нескольких исследованиях . Тем не менее, клиническая эффективность пиреноксина, а также особенности курса терапии нуждаются в дальнейшем изучении. В основе эффекта пиреноксина предположительно лежит воздействие на хиноидные вещества. Согласно хиноидной концепции патогенеза катаракты помутнение хрусталика — это результат денатурации водорастворимых белков под действием хиноидных продуктов. Последние образуются вследствие нарушения метаболизма ароматических аминокислот, в том числе триптофана, тирозина и других.
Пиреноксин блокирует действие хиноидов и таким образом предотвращает превращение водорастворимых белков хрусталика в непрозрачные субстанции.
Список источников
- Mariotti S. P. Global data on visual impairments 2010 //World Health Organization. — 2012.
- Klein B. E. K., Klein R., Moss S. E. Incident cataract surgery: the Beaver Dam eye study //Ophthalmology. — 1997. — №. 4. — pp. 573–580.
- McCarty C. A. et al. Incidence and progression of cataract in the Melbourne Visual Impairment Project //American journal of ophthalmology. — 2003. — №. 1. — pp. 10–17.
- Leske M. C. et al. Nine-year incidence of lens opacities in the Barbados Eye Studies //Ophthalmology. — 2004. — №. 3. — pp. 483–490.
- Hu C. C. et al. Role of pirenoxine in the effects of catalin on in vitro ultraviolet-induced lens protein turbidity and selenite-induced cataractogenesis in vivo //Molecular vision. — 2011. — V. 17. — P. 1862.
- Liao J. H. et al. Ditopic complexation of selenite anions or calcium cations by pirenoxine: an implication for anti-cataractogenesis //Inorganic chemistry. — 2010. — №. 1. — pp. 365–377.