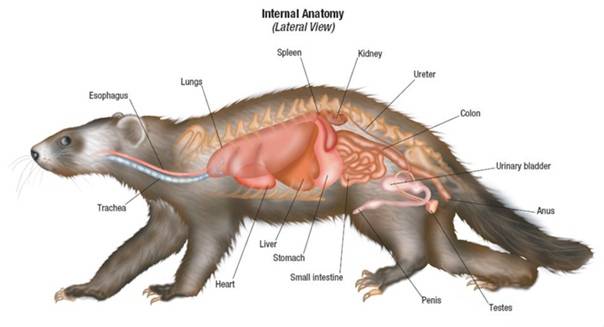
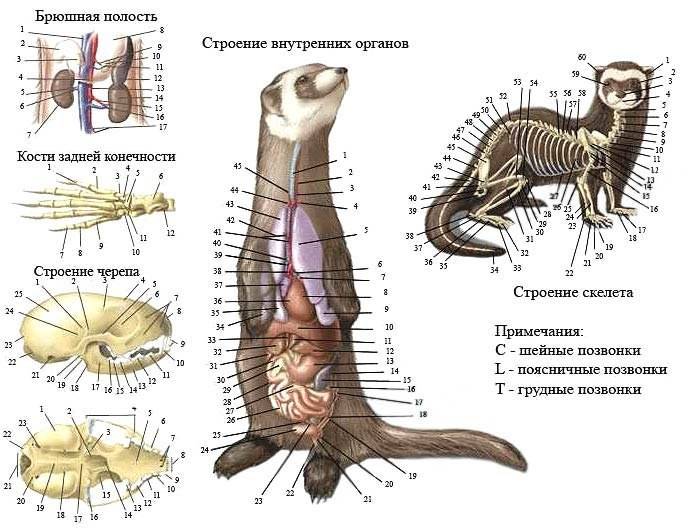
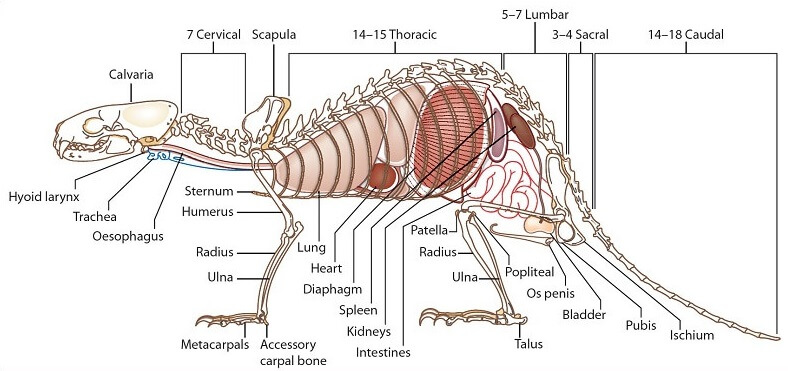
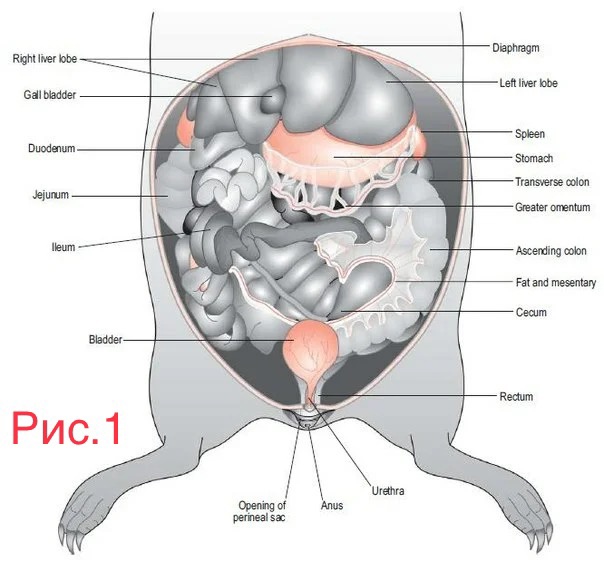
- Особенности классификации
- Виды рака брюшной полости
- Факторы риска
- Использование индивидуальных исследований изображений
- Обследование при хроническом панкреатите
- Инсулинома
- Стадии неходжкинской лимфомы
- Лечение опухолей забрюшинного пространства (в малом тазу)
- Статьи по теме
- Лабораторная диагностика гепатоэнцефалопатии
- Лечение опухолей ЖКТ
- Симптомы и клинические проявления неходжкинской лимфомы
- Паллиативное лечение канцероматоза брюшины
- Лечение лимфомы Ходжкина
- Химиотерапия
- Лучевая терапия
- Причины развития лимфом
- Преимущества компьютерной томографии (МСКТ) как метода диагностики
Особенности классификации
Разновидностей лимфом великое множество, и разобраться в них не так-то просто. До недавнего времени общепринятым считалось деление на неходжкинские лимфомы (НХЛ) и болезнь Ходжкина, но такое противопоставление одного заболевания всем остальным опухолям не совсем удачное и не отражает особенностей разных видов лимфом, а тем более не помогает в определении прогноза или тактики лечения.

В 1982 году было предложено разделить неходжкинские лимфомы на новообразования с низкой и высокой степенью злокачественности, а внутри каждой этой группы выделить типы в зависимости от морфологических особенностей опухолевых клеток. Такая классификация была удобна для клинического применения врачами-онкологами и гематологами, но сегодня она устарела, поскольку подразумевает лишь 16 подтипов неходжкинских лимфом.
Лимфома Ходжкина (лимфогранулематоз), хоть и называется лимфомой, но, по сути, ей не является, поскольку новообразование составляют клетки макрофагального и моноцитарного происхождения, а не лимфоциты и их предшественницы, поэтому заболевание принято рассматривать отдельно от остальных лимфом, ранее именуемых неходжкинскими, но в рамках злокачественных новообразований лимфоидной ткани, в которой оно и развивается. Лимфогранулематоз сопровождается образованием своеобразных узелков (гранулем) из специфических опухолевых клеток, поэтому такое название более точно определяет суть заболевания, но все же устоявшееся «лимфома Ходжкина» привычнее и широко используется по сей день.
По распространенности опухоли выделяют:
- Нодулярную лимфому (подобие лимфоидных фолликулов обнаруживается в корковом и мозговом слое лимфоузла).
- Диффузную опухоль (диффузное опухолевое поражение многих лимфоузлов и внутренних органов).
По происхождению и источнику роста лимфомы бывают:
- Первичные.
- Вторичные.
- Т-клеточные.
- В-клеточные.
Степень дифференцировки опухолевых клеток подразумевает выделение новообразований:
- Низкой степени злокачественности.
- Высокой степени злокачественности.
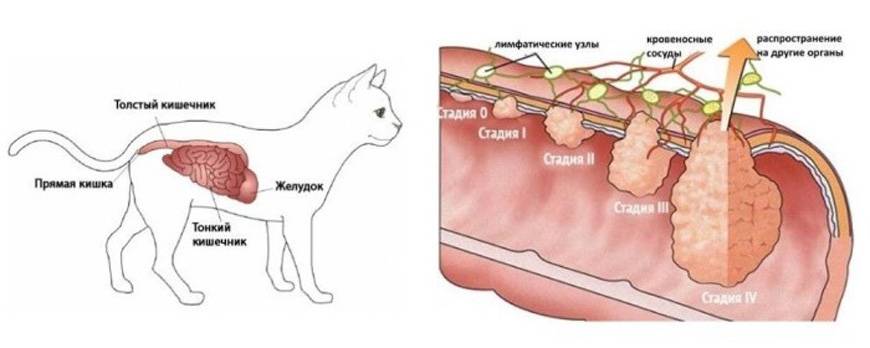
Виды рака брюшной полости
Первичные опухоли брюшной полости встречаются редко. Они бывают разных типов: мезотелиальные, эпителиальные, гладкомышечные неопределенные. Особая разновидность злокачественных опухолей брюшины — псевдомиксома. Она развивается из клеток, которые продуцируют большое количество желеобразной жидкости. Чаще всего такие опухоли распространяются на брюшину из аппендикса.
Зачастую первичные злокачественные опухоли брюшной полости имеют строение и ведут себя, как рак яичников. Они вызывают сходные симптомы, и врачи применяют для борьбы с ними примерно одни и те же методы лечения.
Факторы риска
Известно, что в целом вероятность развития первичного рака брюшной полости выше у женщин, чем у мужчин. Риски повышаются с возрастом. Есть связь между вероятностью развития заболевания и изменениями в генах BRCA1, BRCA2.
При разных типах рака на поздних стадиях опухолевые клетки отделяются от первичного новообразования, распространяются по организму и образуют новые очаги в различных органах, в том числе в брюшной полости. Этот процесс называется метастазированием. Чаще всего в брюшину метастазирует рак толстой и прямой кишки (в 15% случаев), желудка (в 50% случаев), яичника (в 60% случаев), поджелудочной железы. Иногда метастазы распространяются из органов, которые находятся за пределами брюшной полости: молочной железы, плевры (пленки из соединительной ткани, покрывающей легкие и выстилающей стенки грудной полости), легкого.
Использование индивидуальных исследований изображений
Из-за плохой васкуляризации опухоли и большого количества фиброзной соединительной ткани холангиокарцинома подвергается только позднему контрастному усилению в результате постепенного насыщения опухоли контрастным веществом. Чтобы определить усиление опухоли, необходимо сделать снимок через 10-15 минут после введения контрастного вещества.
МРТ показывает на T1- и T2-взвешенных изображениях неоднородную гиподензивную массу с нерегулярными очертаниями. MRCP показывает сужение и застой в желчных протоках. ERCP обнаруживает сужение в желчных протоках и позволяет собрать материал для гистологического исследования, а также ввести протез в желчные протоки.
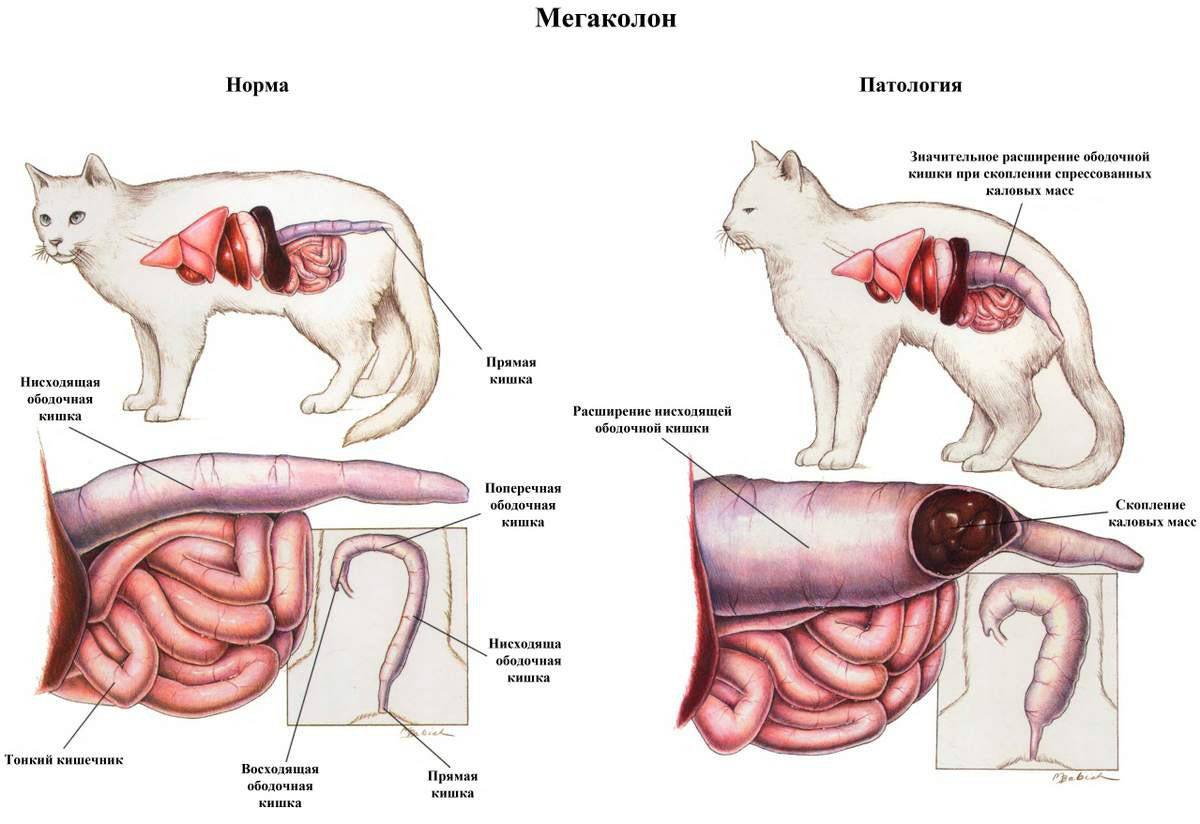
Обследование при хроническом панкреатите
При хроническом панкреатите наблюдается фиброз паренхимы, обызвествление долек поджелудочной железы и образование отложений в вирсунговом протоке.
Симптомы хронического панкреатита:
- Расширение протока поджелудочной железы (> 3 мм), чаще всего нерегулярное
- Расширение вторичных протоков.
Диффузные кальцификации в паренхиме поджелудочной железы и отложения в желчных протоках встречаются у 90% пациентов. Предпочтительные исследования — УЗИ и КТ. В случае неоднозначной клинической и морфологической картины (увеличение, атрофия поджелудочной железы, фиброз, абсцессы, псевдокисты) следует рассмотреть более инвазивные, но более чувствительные методы (MRCP, ERCP, EUS).
При абдоминальном обследовании видно только 10% случаев хронического панкреатита с кальцификацией. В периоды регресса поджелудочная железа в норме (иногда уменьшается), но при обострении воспалительного процесса обнаруживается ее увеличение.
Задача диагностики — отличить воспалительную опухоль от новообразования. Поствоспалительные кальцификаты и псевдокисты указывают на хроническое воспаление, тогда как на рак указывает значительное расширение протока поджелудочной железы и увеличение лимфатических узлов.
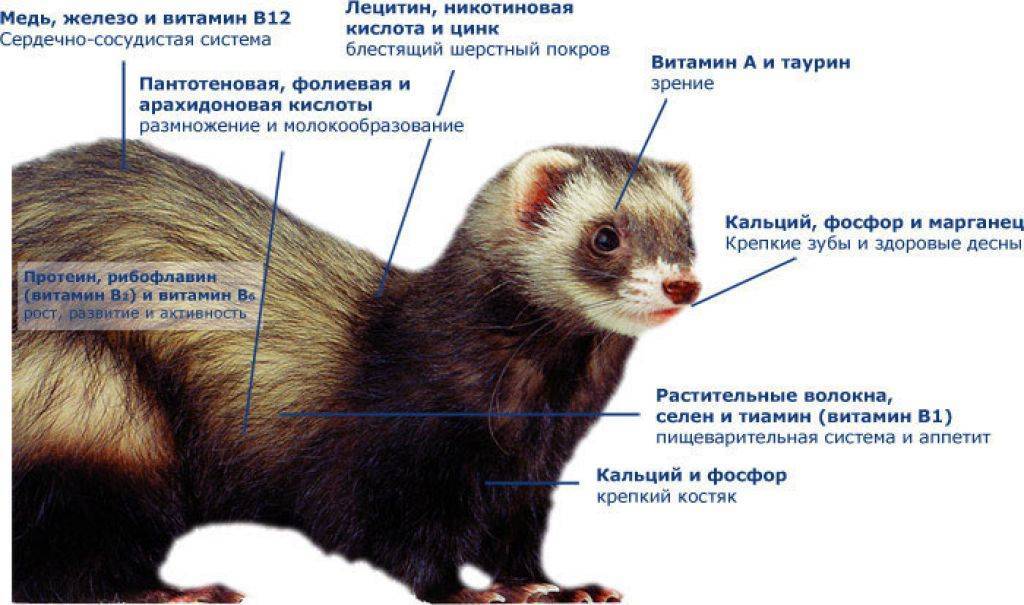
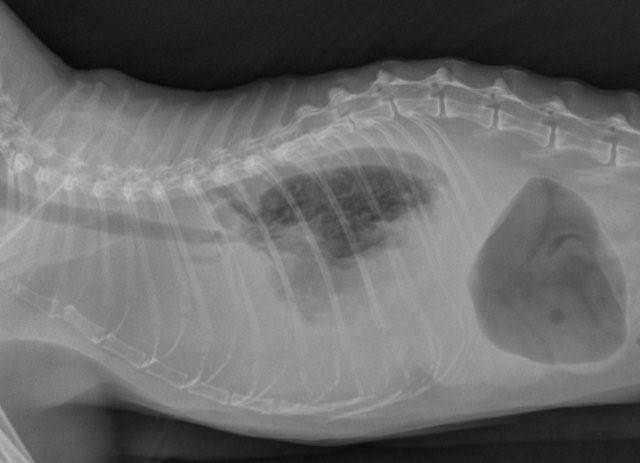
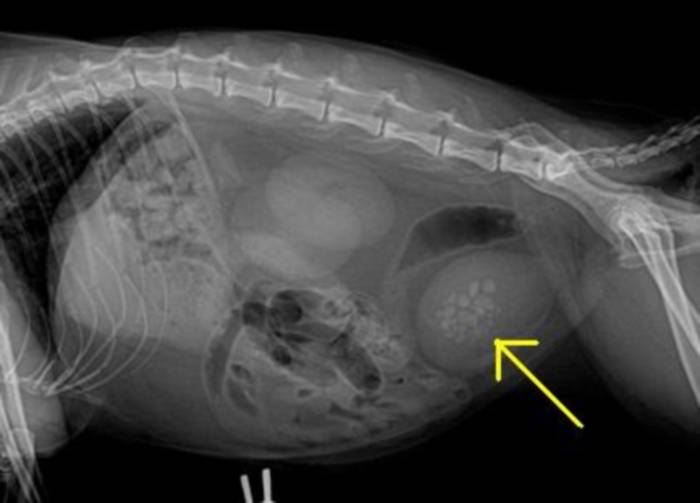
Инсулинома
Это опухоль поджелудочной железы.
Клинически проявляется гипогликемией (пониженным уровнем сахара в крови).
В результате чего развивается угнетение, слабость задних конечностей, слюнотечение, скрип зубами, отказ от еды, животное худеет, могут быть судороги.
Для постановки диагноза измеряют уровень сахара в крови спустя 4 часа после еды (он будет сильно понижен) и уровень инсулина (он будет сильно повышен). Также для уточнения диагноза можно сделать УЗИ поджелудочной железы, но это будет информативно только в том случае, если имеются крупные новообразования.
Лечение: медикаментозное и хирургическое. Назначаются гормональные препараты, вазодилататоры, прописывается диета (часто, маленькими порциями). Лучший эффект достигается при комбинировании хирургии и консервативного лечения.
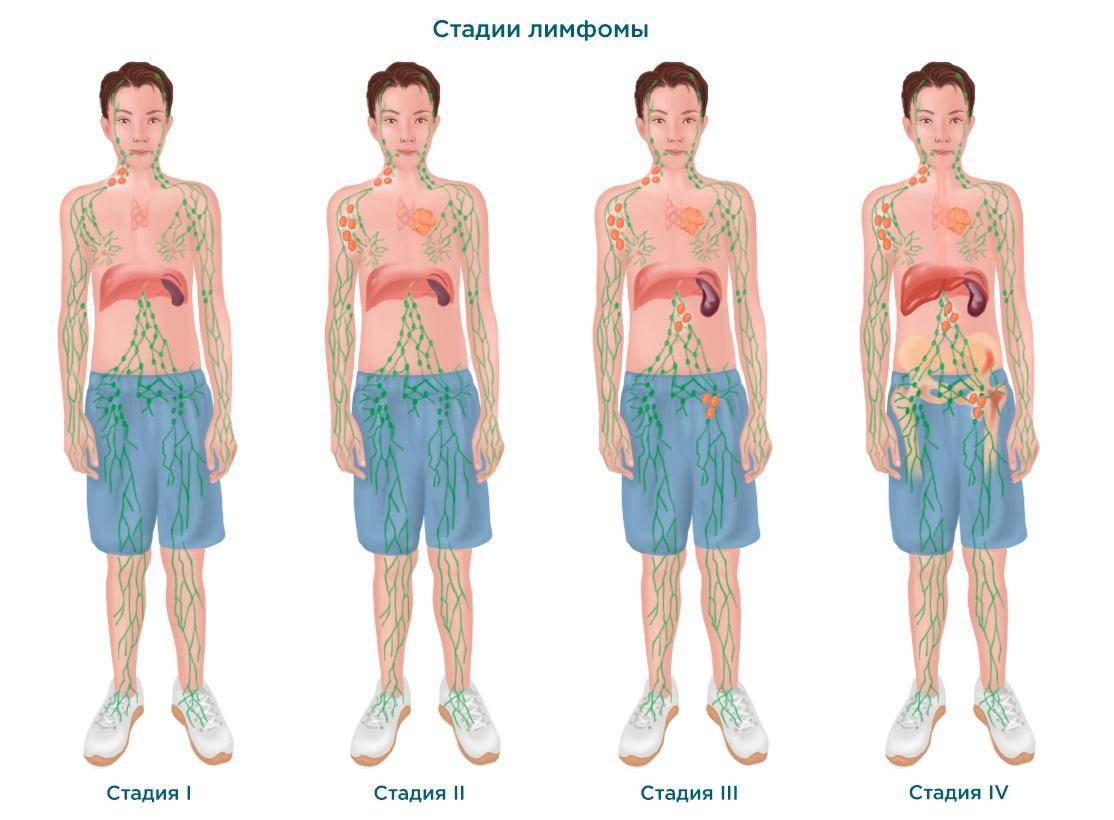
Стадии неходжкинской лимфомы
Previous
Next
В зависимости от количества пораженных органов и их локализации выделяют 4 стадии НХЛ:
- К первой стадии относятся заболевания, поражающие не более одной группы лимфоузлов.
- На второй стадии лимфома может затрагивать 2 и более группы лимфатических узлов с одной стороны от диафрагмы.
- Для третьей стадии характерно вовлечение лимфоузлов по обе стороны диафрагмы либо поражение селезенки и ЛУ над диафрагмой.
- На 4 стадии НХЛ развивается диффузное или многофокусное поражение органов или тканей с вовлечением лимфоузлов (возможно также и без участия лимфоузлов – зависит от пораженного органа), центральной нервной системы и костного мозга.
Лечение опухолей забрюшинного пространства (в малом тазу)
Забрюшинная опухоль, возникшая в тканях малого таза, может быть вылечена только с помощью хирургического вмешательства. Если опухоль малого таза у мужчин задействовала несколько органов, то оперативное вмешательство является крайне сложным. К сожалению, проводить вмешательство такой сложности не под силу многим врачам, и даже опытные доктора отказываются проводить операции. Такое вмешательство может повлечь частичное или полное отсечение мочевого пузыря, прямой кишки и репродуктивных органов у женщин. Если опухоль малого таза у мужчин и женщин поразила кости и крупные сосуды, то заболевание считается неизлечимым.
Опухоль малого таза у мужчин и женщин, поражающая толстый кишечник, лечится путем отсечения больной части кишки. Способ отсечения зависит от местоположения начального образования и наличия метастаз. Перед назначением операции внимательно обследуют органы брюшной полости. Размер вырезаемой части кишки зависит от размера опухоли. Если забрюшинная опухоль исходит из слепой или сигмовидной кишки, то требуется удаление больной части кишки с оставлением и соединением здоровых частей.
Опухоль малого таза у мужчин в сигмовидной кишке требует отсечение самой сигмовидной кишки, нижней части ободочной, сосудов.
Статьи по теме
Злокачественные новообразования у молодых животных
В последнее время наблюдается четкая тенденция к омоложению наших пациентов со злокачественными…
Злокачественные новообразования, индуцируемые вирусом лейкоза кошек
Данная инфекция распространена по всему миру. Возбудителем вирусного лейкоза кошек является РНК содержащий…
Комплексное лечение злокачественных новообразований, с использованием лучевых и рентгенотерапевтических методов воздействия
Лучевая терапия злокачественных опухолей применяется в гуманной медицине более ста лет. За это время…
Лимфома у кошек
Лимфома у кошек – злокачественное онкологическое заболевание лимфатической системы. У здорового животного…
Немного о лейкемии у кошек
Вирусный лейкоз у кошек (или кошачья лейкемия) – это вирусное инфекционное заболевание, поражающее систему…
Новообразования у птиц
Как кошки и собаки, попугаи и другие комнатные птицы восприимчивы к различным формам рака. Птица может…
Онкология у кошек – симптомы и лечение
Раковые клетки могут развиться в любом органе или тканях, чаще всего у кошек диагностируется рак легких, рак…
Опухоли у крыс и других домашних грызунов
Декоративные крысы и домашние хомяки в среднем живут в неволе около двух лет. Отдельные здоровые животные в…
Опухоль молочной железы у кошки
Опухоль молочной железы у кошек – явление довольно-таки не редкое. Это новообразование, которое поражает…
Опухоль молочной железы у собаки
Опухоль молочной железы у собаки –- это новообразование, которое может нести как доброкачественный, так и…
Остеосаркома у собак
Остеосаркома наиболее распространенная опухоль кости у собак, которая может поражать не только конечности,…
Саркомы мягких тканей у собак и кошек
Саркомы мягких тканей представляют собой одну из наименее изученных групп злокачественных опухолей у собак…
Лабораторная диагностика гепатоэнцефалопатии
Биохимические и гематологические показатели, полученные в результате рутинных тестов, дают возможность лишь предполагать наличие гепатоэнцефалопатии. Наиболее полезными в этом отношении являются тест на концентрацию аммиака в крови, проверка толерантности к аммиаку, проверка содержания желчных кислот в сыворотке. Гематологические показатели у животных с гепатоэнцефалопатией не являются специфическими и могут включать слабую анемию, пойкилоцитоз, микроцитоз.
Подобно этому, изменения сывороточных концентраций биохимических показателей, ассоциированных с болезнями печени (АЛТ, ACT, альбумин, билирубин, глюкоза и калий), обычно не специфичны, сочетание низкого альбумина, низкой мочевины может говорить о наличии поражений печени, вызывающих гепатоэнцефалопатию. Концентрация в крови азота мочевины обычно очень низка (менее 6 мг/100 мл).
У животных с гепатоэнцефалопатией наблюдается дыхательный и метаболический алкалоз. Дыхательный алкалоз является вторичным по отношению к гипервентиляции, а метаболический алкалоз является результатом гипокалиемии и сильной рвоты.
Концентрация аммиака в крови обычно оценивается в образцах крови, взятой из артерии, и сыворотка должна быть отделена от клеток в течение 30 мин. Следует подчеркнуть, что степень серьезности неврологических признаков не всегда связана со степенью гипераммонизации. Некоторые энцефалопатические животные имеют нормальную концентрацию аммиака в крови, в то время как у других животных с минимальными неврологическими расстройствами наблюдается значительное повышение концентрации аммиака. Если повышенная концентрация аммиака (более 120 мкг/100 мл для собак) будет обнаружена спустя, по крайней мере, 6 часов после приема пищи, это будет иметь большое значение для постановки диагноза.
Для проверки толерантности к аммиаку измеряют разницу между величинами концентрации аммиака per os перед приемом и спустя 30 мин. после приема NH4Cl в дозе 100 мг/кг
Из-за риска вызвать гепатоэнцефалопатию эту проверку следует проводить осторожно и только на тех собаках, у которых неврологическое расстройство минимально, а концентрация аммиака нормальная и устойчивая. Для собак проверка толерантности к азоту может быть также выполнена путем ректального введения 5%-ного NH4Cl. Концентрация аммиака в крови не является диагностическим показателем гепатоэнцефалопатии у кошек, поскольку у этих животных отсутствует способность синтезировать аргинин, который участвует в детоксикации аммиака в печеночном цикле Кребса-Гесельстайна
Более того, у кошек с длительной анорексией иногда наблюдается повышенная концентрация аммиака в крови. Принудительный прием аммиака per os, проведенный на кошке с устойчиво высокой концентрацией аммиака в крови, может вызвать у животного гепатоэнцефалопатию, кому и даже привести к гибели животного
Концентрация аммиака в крови не является диагностическим показателем гепатоэнцефалопатии у кошек, поскольку у этих животных отсутствует способность синтезировать аргинин, который участвует в детоксикации аммиака в печеночном цикле Кребса-Гесельстайна. Более того, у кошек с длительной анорексией иногда наблюдается повышенная концентрация аммиака в крови. Принудительный прием аммиака per os, проведенный на кошке с устойчиво высокой концентрацией аммиака в крови, может вызвать у животного гепатоэнцефалопатию, кому и даже привести к гибели животного.
Концентрация сывороточных желчных кислот, измеренная натощак и спустя 2 часа после приема корма, считается безопасной и в равной степени достоверной проверкой для оценки функции клеток печени (см. Таблицу). Кроме того, никакой особой обработки образцов не требуется, поскольку сами они относительно стабильны. Концентрация желчных кислот в крови является очень полезным показателем для постановки диагноза гепатоэнцефалопатии у кошек.
Таблица. Общее содержание желчных кислот в сыворотке (нормальные значения для собак и кошек в мкмол/л)
| Натощак | Через 2 часа после приема корма | |
| Собака | 5 | 15-20 |
| Кошка | 4 | 10-15 |
По концентрации сывороточных желчных кислот нельзя дифференцировать болезни печени, однако, если их концентрация после приема корма сильно возрастает (более 150 ммол/л), то можно предполагать наличие цирроза или PSS. В большинстве лабораторий для определения концентрации желчных кислот в крови используют либо ферментный метод, с помощью которого измеряют общее содержание сывороточных 3альфа-гидроксилированных желчных кислот; либо радиоиммунный анализ (RIA), с помощью которого измеряют остатки специфических желчных кислот.
Лечение опухолей ЖКТ
Ведущий метод терапии при раке желудочно-кишечного тракта – это хирургическое удаление опухоли или ее части. Если рак выявлен в поздней стадии, определяются метастазы в отдаленные органы или прорастание в соседние ткани, опухоль неоперабельная или состояние пациента не дает возможности на радикальное вмешательство, применяют другие методики, включая паллиативную и симптоматическую терапию.
При операции хирурги удаляют все пораженные раком ткани с захватом некоторых здоровых участков, если есть метастазы, удаляют также близлежащие лимфоузлы
Это важно для предотвращения рецидивов. После операции проводится реабилитация, могут быть назначены дополнительные курсы терапии. Может применяться химиотерапия (введение препаратов, подавляющих рост рака) для уничтожения раковых клеток до и после операции, а при неоперабельном раке в качестве паллиативного лечения
Может применяться химиотерапия (введение препаратов, подавляющих рост рака) для уничтожения раковых клеток до и после операции, а при неоперабельном раке в качестве паллиативного лечения.
Симптомы и клинические проявления неходжкинской лимфомы
Клиническая картина при НХЛ у детей и подростков может быть разнообразной в зависимости от локализации, стадии, агрессивности и особенностей конкретного вида заболевания. Среди наиболее распространенных симптомов неходжкинской лимфомы выделяют следующие:
- фебрильная температура тела (выше 38°C) более 3 дней без видимых на то причин, ночная потливость, резкое снижение веса без изменения рациона питания, повышенная утомляемость, частые приступы головокружения и другие признаки интоксикации организма;
- увеличение периферических лимфатических узлов в области шеи, подмышек или паха;
- необъяснимые скачки температуры и кожный зуд;
- в некоторых случаях наблюдается развитие синдрома верхней полой вены, для которого характерен цианоз, одутловатость шеи, головы, рук и верхней части грудной клетки, а также беспричинная охриплость и кашель;
- при поражении органов брюшной полости возможно заметное увеличение живота и появление симптомов, характерных для аппендицита;
- возможная неврологическая симптоматика включает изменение психики, судорожные припадки, повышение внутричерепного давления.
Паллиативное лечение канцероматоза брюшины
К сожалению, даже самые современные достижения медицины не способны победить некоторые запущенные формы рака. В таких случаях пациенту может быть назначено паллиативное, или поддерживающее лечение, задача которого заключается не в полном удалении очагов онкологии из организма, а в улучшении самочувствия и облегчении симптомов болезни. С ее помощью можно контролировать:
- Боль.
- Вздутие живота – асцит.
- Отеки – скопление жидкости в тканях.
- Депрессию и тревогу.
- Изменение веса.
- Тошноту и рвоту.
- Запоры.
- Потерю аппетита.
- Усталость и слабость.
Отеки, лимфедема, асцит Отеки – распространенная проблема, с которой нередко сталкиваются онкологические больные. Они могут быть вызваны задержкой в организме соли и воды из-за приема некоторых лекарств, повреждений сердца, печени или почек, инфекции, неправильного питания, роста опухоли или других причин.
При поражении раком или удалении лимфатических узлов, которые выполняют роль «фильтров», задерживающих и обезвреживающих опасные вещества, у пациентов может возникнуть лимфедема – серьезный отек конечности. Она развивается из-за нарушения циркуляции лимфы, которая омывает все клетки тела, доставляет в них необходимые вещества и забирает отходы.
Облегчить эти симптомы можно с помощью приема диуретиков – мочегонных средств, помогающих почкам выводить натрий и воду, а также ограничения употребления соли.
Асцит – избыточное скопление жидкости в брюшной полости, вызванное повреждением тканей и расположенных в них лимфоузлов. Он приводит к увеличению размеров живота, тошноте, рвоте, повышенной утомляемости и затруднению дыхания. Для улучшения самочувствия его обладателей врачи могут назначить хирургические вмешательства или химиотерапию. В большинстве случаев проводится парацентез – слив лишней жидкости, который дает временное облегчение на несколько недель или дней.
Затруднение дыхания
Одышка, или нехватка воздуха – один из самых распространенных симптомов запущенного рака. Она может быть вызвана как самим заболеванием, так и его лечением. Нередко ее причиной становится асцит, приводящий к ограничению движения диафрагмы – тонкой, похожей на купол мышцы, отделяющей грудную клетку от брюшной полости. В норме при дыхании она движется вверх и вниз, позволяя легким увеличиваться и уменьшаться в объеме, но скопившаяся жидкость давит на нее и не позволяет человеку получать достаточное количество кислорода. Это крайне неприятное ощущение серьезно влияет на качество жизни, ограничивает возможности и усугубляет усталость, беспокойство и депрессию.
Методы лечения и облегчения данного состояния зависят от вызвавшей их причины.
С легкой одышкой можно справиться самостоятельно – достаточно сесть или лечь, подняв верхнюю часть тела под углом 45° с помощью подушек, глубоко вдохнуть через нос и медленно выдохнуть через сжатые губы. Некоторым пациентам помогают различные техники расслабления, отвлечение на музыку, чтение и телевизор.
При появлении серьезных затруднений дыхания, бледности или посинении кожи, слизистых рта и ногтевого ложа, болях, стеснении и тяжести в грудной клетке, проблемах с речью, головокружениях или слабости необходимо срочно обращаться за медицинской помощью.
Непроходимость кишечника
Расположенные в брюшной полости опухоли нередко блокируют кишечник и препятствуют прохождению стула. Это приводит к сильным спазмам, болям в животе и рвоте. Данная ситуация требует срочного вмешательств, поскольку скопившееся в пищеварительном тракте содержимое способно повредить его стенки. Оно может выйти через образовавшее отверстие в брюшную полость и вызвать тяжелую инфекцию.
В таких случаях проводится операция по установке стента – небольшой жесткой трубки, не позволяющей просвету сужаться, или колостомия – выведение здоровой части толстой кишки через отверстие на коже живота.
Если хирургическое лечение невозможно, врачи удаляют содержимое желудка с помощью специальной трубки, введенной через нос.
Непроходимость мочевыводящих путей
Некоторые опухоли брюшной полости блокируют мочеточники, по которым моча выходит в мочевой пузырь. Такая закупорка приводит к скоплению жидкости в почках и нарушению их работы.
В подобных ситуациях специалисты выполняют установку стентов или нефростомию – вводят в почку гибкую трубку, позволяющую ее содержимому перетекать в специальный контейнер – расположенный на теле резервуар.
Лечение лимфомы Ходжкина
Лечение лимфомы Ходжкина эффективно в большинстве случаев. Методы, входящие в состав первых программ лечения:
Облучение, радиотерапия являются важной частью лечения злокачественных новообразований лимфатической системы. Специализированные лучевые программы обеспечивают высокую эффективность лечения на ранних стадиях.
Химиотерапия
В состав лекарств от лимфомы входят цитостатические вещества, подавляющие деление раковых клеток. Подобный способ препятствует распространению опухоли в организме, устраняет симптомы заболевания.
Трансплантация костного мозга. Единственный метод, способный полностью избавить пациента от лимфомы Ходжкина. Предварительно проводится несколько курсов химии, подавляющий активность всех очагов поражения. После этого подсаживают костный мозг или стволовые клетки. Через несколько дней трансплантат приживается и кроветворная система начинает функционировать в нормальном режиме.
Лечение народными средствами. Важной роли в избавлении от лимфомы Ходжкина не играет, направлено на улучшение общего состояния организма, ослабленного облучением и химиотерапией.
Химиотерапия
Протокол включает введение четырех и более различных химиотерапевтических препаратов. Их подают через катетер, устанавливаемый в подключичную вену. Каждое средство по-своему воздействует на раковые клетки, совместное применение нескольких химиопрепаратов существенно повышает эффективность лечения.
Курс высокодозной химиотерапии при лимфоме Ходжкина включает следующие препараты:
- Винбластин;
- Винкристин;
- Преднизолон;
- Циклофосфан;
- Дакарбазин;
- Рубомицин;
- Блеомицин;
- Доксорубицин;
- Этопозид.
На ранних стадиях лимфомы Ходжкина назначают 2 курса химиотерапии, которые длятся несколько недель. Если пациент входит в группу высокого риска, требуется не менее 4 циклов. При лимфоме 3-4 стадии показано проведение 6-8 курсов химиотерапии.
Лучевая терапия
Представляет собой воздействие высокоэнергетических лучей на злокачественные новообразования, риск повреждения здоровых клеток при этом оценивается как минимальный. Облучают пораженные лимфоузлы и окружающие их ткани. Лучевая терапия при лимфоме Ходжкина чаще всего применяется в сочетании с приемом цитостатиков. В качестве самостоятельного терапевтического способа может быть использована только на 1 стадии. Курс лечения длится 14-20 дней.
Причины развития лимфом
Врачам и ученым точно не известно, почему именно в организме человека начинает развиваться заболевание. Они знают лишь о факторах, которые повышают вероятность образования каждого из типов онкологии.
Для лимфом Ходжкина они выглядят следующим образом:
- Вирус Эпштейна – Барр, вызывающий инфекционный мононуклеоз – поражение лимфоидной ткани, включая аденоиды, печень, селезенку и лимфатические узлы. У части пациентов части вируса обнаруживаются в клетках Березовского-Рид-Штернберга, но у большинства больных его признаков нет.
- Возраст: диагноз может быть поставлен в любом возрасте, но чаще всего он встречается у 20-летних и людей старше 55.
- Пол: среди мужчин заболевание более распространено, чем среди женщин.
- Наследственность и семейный анамнез: риск повышен для братьев и сестер, а также для однояйцевых близнецовОднояйцевые близнецы развиваются из одной яйцеклетки, оплодотворенной одним сперматозоидом. Они бывают только одного пола, имеют одинаковые гены и крайне похожи внешне. обладателей лимфомы Ходжкина. Причина этого точно не известна – возможно, все дело в том, что члены одной семьи в детстве переносят одни инфекции, либо имеют общие унаследованные генные изменения, увеличивающие вероятность развития данного типа онкологии.
- Ослабленная иммунная система. Шансы получить данный диагноз возрастают у людей с ВИЧ инфекцией и нарушениями работы иммунитета, развивающимися в том числе из-за приема подавляющих его препаратов, что нередко требуется после пересадки органов.
Список таких факторов для неходжкинских лимфом выглядит иначе:
- К ним относят воздействие радиации, включая ее дозы, полученные в ходе лучевой терапии, проводимой для лечения других типов онкологии.
- Различные вещества, включая гербициды и инсектициды, убивающие сорняки и насекомых, а также химиотерапевтические препараты.
- Возраст: как правило, чем старше человек, тем выше его риски – в большинстве случаев заболевание встречается в возрасте 60+, но некоторые его виды возникают и у молодых людей.
- Сбои в работе иммунной системы – влияют на шансы возникновения всех видом лимфом.
- Некоторые вирусы могут влиять на ДНК лимфоцитов, в которой зашифрована вся информация о нашем теле, и преобразовывать их в онкологические клетки.
- Инфекции, постоянно стимулирующие иммунитет, и вынуждающие нашу естественную защиту работать в усиленном режиме, также повышают риск получения тяжелого диагноза.
- Наличие близких кровных родственников – родителей, детей, братьев или сестер с данным диагнозом также увеличивает вероятность развития заболевания.
- Некоторые исследования показали, что грудные имплантаты, особенно с шероховатой поверхностью, могут спровоцировать возникновение анапластической крупноклеточной лимфомы. Она развивается на коже, в лимфоузлах или рубцовых тканях, образовавшихся в месте разреза.
Преимущества компьютерной томографии (МСКТ) как метода диагностики
Компьютерная томография является одним из лучших неинвазивных (осуществляемых без повреждения тканей) диагностических методов. Высокая разрешающая способность МСКТ в сочетании с передовым программным обеспечением, позволяющим реконструировать очень тонкие срезы, визуализируют изменения, размеры которых не превышают даже нескольких миллиметров, что дает возможность обнаруживать заболевания на самых ранних стадиях.
В некоторых случаях проводится компьютерная томография с болюсным контрастированием. Современные томографы оборудованы встроенным автоматическим инъектором, с помощью которого через специальный катетер в локтевую вену вводится контрастное вещество. Работа инъектора синхронизирована с процессом сканирования. Болюсное контрастирование позволяет оценить характер накопления контрастного вещества, что расширяет возможности диагностики. В качестве контрастного вещества при болюсном контрастировании используются йодсодержащие препараты.
Важными преимуществами компьютерной томографии также являются:
- возможность получения объемных изображений внутренних органов;
- быстрота проведения (само исследование длится менее полминуты, дольше одеваться);
- комфорт (пациент не испытывает неприятных ощущений).